¿Qué es un electrocardiograma?
Un electrocardiograma (ECG) es una medida indirecta de la actividad eléctrica cardiaca. De hecho, es la única medida no invasiva de la que se dispone para este fin. Permite identificar alteraciones anatómicas (p. ej., el crecimiento de cavidades), del ritmo e incluso hemodinámicas (como la sobrecarga de presión a nivel cardiaco); pero también procesos sistémicos como alteraciones iónicas (hiperpotasemia, etc.).
Durante la despolarización del miocito cardiaco, la célula pasa de tener un potencial de membrana negativo (−90 mV), a positivo. Durante la repolarización, se vuelve al potencial de membrana negativo de reposo.
La despolarización o repolarización de muchas células cardiacas da lugar a un campo eléctrico, que es lo que detecta el ECG. Por convención, si el vector de este campo eléctrico se acerca al electrodo, generará una onda (deflexión) positiva en el registro. Si el vector se aleja, una deflexión negativa. Así, el ECG refleja la despolarización y repolarización de las diferentes estructuras cardiacas.
La secuencia de activación cardiaca normal es (ver figura 1):
1. Nodo sinusal (NS).
2. Aurículas.
3. Nodo auriculoventricular (NAV).
4. Haz de His.
5. Ramas derecha e izquierda.
6. Ventrículos.

El tamaño de la deflexión que se dibuje en el ECG dependerá del tamaño de la estructura que la origina. Así, ni la activación del NS, NAV, His ni ramas es visible en el ECG convencional. Nos limitamos a observar los siguientes complejos electrocardiográficos (ver figura 2):
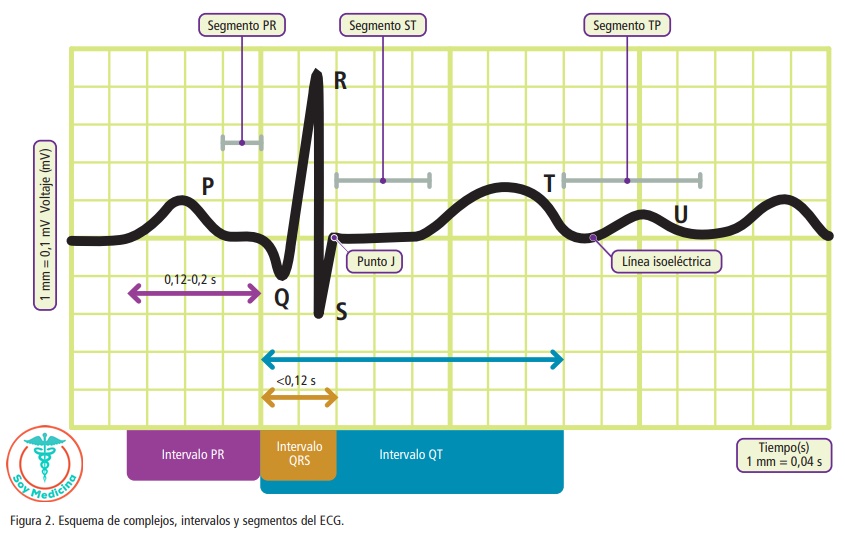
![]() Onda P.
Onda P.
Representación gráfica de la despolarización auricular.
![]() Intervalo PR.
Intervalo PR.
Tiempo de conducción auriculoventricular. Se mide desde el inicio de la onda P hasta el comienzo del QRS. Incluye la despolarización auricular y posterior paso del impulso por el nodo AV, haz de His y sus dos ramas, hasta los ventrículos.
![]() Segmento PR.
Segmento PR.
Línea de trazado normalmente isoeléctrico que une el final de la onda P con el comienzo del QRS.
![]() Complejo QRS.
Complejo QRS.
Corresponde a la despolarización ventricular, fundamentalmente del ventrículo izquierdo por su mayor masa respecto al resto del corazón. Llamaremos a cada onda Q, R o S en función de:
• Si el inicio del QRS es negativo, esa onda se llama onda Q (la onda Q es la onda negativa que precede a la onda R).
• Todas las ondas positivas se llaman R. Si observamos más de una onda R en un mismo complejo se denominarán sucesivamente R y R’.
• Las ondas negativas que aparecen tras una onda R, se llaman S.
Se utilizan las letras en mayúsculas o minúsculas para distinguir ondas de voltaje normal en una derivación de ondas de voltaje menor a lo habitual. Por ejemplo, una onda R de pequeño voltaje seguida de una onda S y posterior onda R de voltaje mayor se denominarán sucesivamente r, S, R’.
![]() Punto J.
Punto J.
Punto de deflexión que marca el final del complejo QRS e inicio del trazado del ST.
![]() Segmento ST.
Segmento ST.
Segmento normalmente isoeléctrico con respecto al PR o TP, que comienza en el punto J y finaliza en el comienzo de la onda T.
![]() Intervalo QT.
Intervalo QT.
Mide la despolarización + repolarización ventricular. Desde el inicio de la onda Q (o R si no hay onda Q) hasta el final de la onda T.
![]() Onda T.
Onda T.
Originada por la repolarización de los ventrículos.
![]() Onda U.
Onda U.
De significado incierto, se atribuye a la repolarización del sistema de conducción intraventricular. Suele ser poco evidente, mejor identificable en V2, V3. Una onda U positiva de tamaño mayor que la onda T se suele relacionar con trastornos hidroelectrolíticos como la hipopotasemia.
![]() Segmento TP.
Segmento TP.
Segmento habitualmente isoeléctrico entre el final de la onda T y el comienzo de la onda P siguiente.
Derivaciones
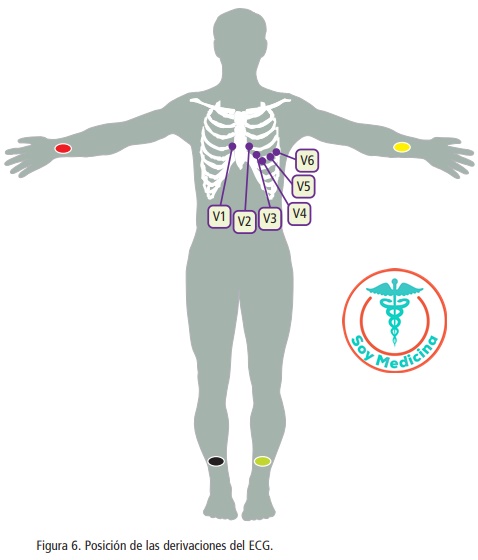
Las derivaciones del ECG son los electrodos que detectan la actividad eléctrica. Podemos asumirlos como “ojos” que ven dicha actividad. Si un electrodo ve que la electricidad se acerca a él, creará una señal positiva; mientras que si se aleja, ésta será negativa. Existen 12 derivaciones estándar. Las derivaciones de los miembros se obtienen mediante electrodos que se sitúan en brazo derecho, izquierdo, pierna derecha e izquierda. Por convención, se utiliza el color rojo para el primero, amarillo para el segundo, negro y verde para tercero y cuarto respectivamente (un acrónimo muy utilizado es “RANa verde”: Rojo, Amarillo, Negro y verde, de derecha a izquierda y de superior a inferior).

Las derivaciones de los miembros nos informan de lo que sucede en un plano frontal. Registran la actividad eléctrica resultante de la combinación del vector que ve cada una con respecto a la otra (derivaciones bipolares: I, II, III), o del vector con respecto a cero, mediante una derivación de referencia –el electrodo negro de la pierna derecha– (derivaciones unipolares: aVR, aVL y aVF). Es decir, las derivaciones bipolares se obtienen de la diferencia de lo captado en dos electrodos y las unipolares de lo captado en un solo electrodo respecto de un vector de referencia.

De forma práctica, se utiliza el siguiente esquema (ver figura 4) que localiza desde qué zona “ve” cada derivación de los miembros la actividad eléctrica cardiaca en el plano frontal:
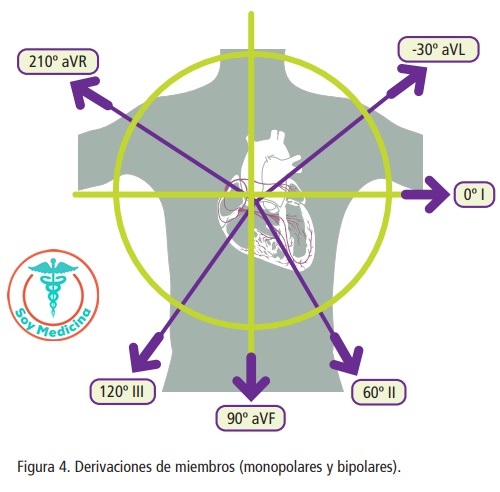
![]() II, III y aVF.
II, III y aVF.
Cara inferior.
![]() I y aVL.
I y aVL.
Cara lateral alta.
![]() aVR.
aVR.
Nada específico (todos los vectores se alejan de esta derivación).
Las derivaciones precordiales se colocan en la parte anterior del tórax y se utilizan para ver lo que ocurre en un plano sagital. Los diferentes electrodos se colocan en:
![]() V1.
V1.
Cuarto espacio intercostal a la derecha del esternón.
![]() V2.
V2.
Cuarto espacio intercostal a la izquierda del esternón.
![]() V3.
V3.
Situación intermedia entre V2 y V4.
![]() V4.
V4.
Quinto espacio intercostal línea medioclavicular.
![]() V5.
V5.
Línea axilar anterior, a nivel de derivación V4.
![]() V6.
V6.
Línea axilar media, a nivel de derivación V4.
En la figura 5 puedes ver qué región del corazón recoge cada una de ellas:
![]() V1-V2.
V1-V2.
Septo.
![]() V3-V4.
V3-V4.
Cara anterior.
![]() V5-V6.
V5-V6.
Cara lateral baja.

Existen, además de estas derivaciones estándar, derivaciones especiales que se utilizan en situaciones concretas:
![]() Derivaciones derechas.
Derivaciones derechas.
Para valorar específicamente el ventrículo derecho:
• V3R.
Entre V1 y V4R.
• V4R.
Línea medioclavicular derecha, en quinto espacio intercostal.
![]() Derivaciones posteriores.
Derivaciones posteriores.
Para valorar específicamente la cara posterior del corazón: V7 y V8, en continuación hacia la espalda de V5 y V6.
¿Cómo se realiza?
El ECG se realiza con el paciente tumbado en decúbito supino, en reposo, relajado, y evitando que hable o se mueva. Se colocan los 10 electrodos, 4 en miembros y 6 en precordio, que darán lugar a las 12 derivaciones estándar (ver figura 6). Habitualmente los aparatos de ECG tienen filtros para mejorar la calidad del registro; deben activarse. Se imprime en papel milimetrado, para facilitar las medidas, habitualmente a 25 mm/s, en el que 0,04 s corresponden a 1 mm, y 1 mV de amplitud se corresponde con 10 mm. Esta información debe estar disponible en el registro –lo escribe el aparato de forma automática– para su correcta interpretación.
Se imprime una tira de ECG y, siempre, hay que escribir sobre la misma la fecha, hora en que se realizó y si el paciente se encontraba asintomático o el síntoma concreto que aquejaba en ese momento (dolor torácico, palpitaciones…).
Interpretación básica y ECG normal
El modo correcto de interpretar un ECG se basa en seguir una sistemática, de forma que ningún detalle se pase por alto. El orden a seguir en la descripción es: frecuencia, ritmo, onda P u otro ritmo auricular, PR, QRS (eje del mismo, morfología…) y repolarización (segmento ST y onda T). La interpretación sucesiva de cada uno de estos elementos nos permitirá ir enfocando poco a poco la descripción del ECG y su interpretación diagnóstica final.
Frecuencia cardiaca (FC)
Se describe como el número de impulsos eléctricos registrados por minuto (latidos por minuto).
Cálculo: en un ECG registrado a la velocidad convencional (25 mm/s) cada “cuadrito” pequeño equivale a 0,04 s. Si calculamos la distancia entre dos ondas R de complejos consecutivos y dividimos 60 segundos entre la misma, obtendremos la FC. Por ejemplo, si medimos la distancia entre dos ondas R y es de 5 “cuadritos” pequeños (0,2 s), la FC será de 300 lpm. Si la distancia es de 10 “cuadritos” (0,4 s), la FC será de 150 lpm. Este método es útil cuando nuestro paciente presenta un ritmo regular, pero no estima adecuadamente la FC cuando el ritmo es irregular, ya que el intervalo RR en estos casos no será constante. En la práctica clínica habitual se suele realizar al paciente una tira ECG de una derivación continua durante 10 segundos, se cuenta el número de estímulos en ese periodo, y se multiplica por 6, obteniendo así la FC por minuto.
El marcapasos normal del corazón es el nodo sinusal, el cual emite estímulos a una frecuencia entre 60-100 lpm. Una frecuencia inferior a 60 lpm será denominada bradicardia mientras que una FC superior a 100 lpm será denominada taquicardia.

Ritmo
El ritmo cardiaco viene dado por la estructura eléctrica del corazón que determina la frecuencia a la que se activan los ventrículos. En condiciones normales es el nodo sinusal quien cumple con esta función, de modo que lo más habitual es tener ritmo sinusal. Para que exista ritmo sinusal, tenemos que identificar ondas P sinusales, pero no siempre que haya ondas P sinusales el ritmo será sinusal, como sucede en los bloqueos AV completos.
El ritmo sinusal (RS) es regular, pues el nodo sinusal se despolariza consecutivamente con un intervalo constante entre 60 y 100 lpm en reposo. Si la frecuencia cardiaca en RS es <60 lpm hablaremos de bradicardia sinusal, mientras que si es >100 lpm, hablaremos de taquicardia sinusal. En ocasiones, el ritmo sinusal puede ser ligeramente irregular de forma fisiológica, debido a las variaciones respiratorias del llenado del ventrículo izquierdo. Así, la FC aumenta en inspiración y disminuye en espiración. Es lo que denominamos arritmia respiratoria.
Cuando no es el nodo sinusal quien determina el ritmo cardiaco, tenemos que identificar el ritmo alternativo antes de seguir en la interpretación del ECG. Lo más habitual en estos casos es que el ritmo venga dado por un foco auricular no sinusal (ritmo auricular), o bien que sea el marcapasos alternativo del nodo AV quien determine el ritmo (ritmo o escape nodal). En el primer caso podremos observar ondas P no sinusales delante de cada complejo QRS. El ritmo nodal habitualmente presenta una FC entre 35-60 lpm, y en estos casos podemos no observar ondas P u observarlas detrás (retrógradas) del complejo QRS.

Onda P
Es la representación electrocardiográfica de la despolarización de ambas aurículas. El estímulo normal originado a nivel sinusal se propaga inicialmente a la aurícula derecha y posteriormente a la izquierda, siendo la onda P el resultado final de la transmisión del impulso eléctrico a ambas.
La onda P normal es de morfología regular, simétrica, voltaje máximo de 0,25 mV (2,5 “cuadritos” de altura) y duración máxima de 0,12 s (anchura de 3 “cuadritos”). La onda P sinusal se origina en la aurícula derecha y se transmite de derecha a izquierda y de arriba abajo, resultando una onda P positiva en I, aVL, II-III-aVF y negativa en aVR.
Si la onda P’ es negativa en I y aVL indicará un origen izquierdo y por tanto no sinusal; si la onda P’ es negativa en las derivaciones que registran la cara inferior (II-III y aVF) pensaremos que el estímulo se origina de abajo hacia arriba, al contrario que el ritmo sinusal, y podremos definir un ritmo auricular bajo. Obsérvese que utilizamos la nomenclatura P’, en vez de P, para hacer referencia a las ondas auriculares de origen no sinusal.

Cualquier anomalía en su morfología o dimensiones puede indicar una alteración anatómica o funcional auricular, aunque también puede corresponder a una variante de la normalidad, siendo signos muy inespecíficos para la interpretación diagnóstica.
![]() Onda “P pulmonale”.
Onda “P pulmonale”.
Ondas P difásicas (no simétricas), con un primer componente de voltaje superior a 0,25 mV en V1. Este tipo de alteraciones pueden aparecer en cualquier patología que motive sobrecarga crónica o crecimiento de la aurícula derecha, como cardiopatías congénitas o enfermedades pulmonares (EPOC, embolia pulmonar crónica).
![]() Onda “P mitrale”.
Onda “P mitrale”.
Onda P mellada en II y III, con un componente final ancho en V1 y de duración superior a 0,12 s. Puede aparecer asociada a cualquier patología que provoque sobrecarga o crecimiento auricular izquierdo (estenosis mitral, hipertensión arterial, etcétera).
• Si la onda P tiene una duración y voltaje superior a los normales, resultando una combinación de las dos características previas, puede indicar crecimiento biauricular.

Intervalo PR
La duración normal del mismo es de 0,12 a 0,20 s, es decir, un mínimo de 3 y máximo de 5 “cuadritos” en un ECG a velocidad de 25 mm/s. Como hemos dicho previamente, el PR debe tener una duración constante en un ECG normal en RS: si es variable debe hacernos pensar en un trastorno del ritmo.
![]() PR corto (menor de 0,12 s).
PR corto (menor de 0,12 s).
Debemos pensar en dos posibles causas:
•Ritmo auricular originado en un foco diferente al sinusal y situado más cerca de los ventrículos (ritmo auricular bajo).
•Conducción auriculoventricular a través de una vía accesoria. A nivel del nodo AV se produce un retraso en la conducción del impulso eléctrico hacia los ventrículos, que permite una contracción auricular completa antes de la despolarización ventricular. Cuando la propagación de la actividad se produce a través de una vía anómala, diferente al nodo AV, no existe este “freno” fisiológico y por tanto el PR es más corto de lo habitual.
![]() PR largo (mayor de 0,20 s).
PR largo (mayor de 0,20 s).
Debe orientarnos al diagnóstico de un bloqueo auriculoventricular. En función de la constancia o variabilidad del mismo definiremos el tipo de bloqueo (Ver figura 10).

Complejo QRS
Eje
Si uniéramos todas las fuerzas de la activación ventricular, obtendríamos un vector conjunto que, por la configuración del corazón en el tórax, se dirige hacia abajo y la izquierda, hacia el ápex (que se encuentra en el 5.º espacio intercostal, línea medioclavicular). Así, utilizamos las derivaciones de miembros para calcular dicho vector, al que llamamos eje del QRS. En aquellas derivaciones en que sea más positivo (es decir, que al restar los cuadritos negativos a los positivos del QRS, el resultado sea positivo), serán las más paralelas y a las que se acerca. Veremos deflexiones negativas en aquellas derivaciones de las que se aleje y en las que el QRS tenga un componente positivo-negativo equilibrado (isodifásico), serán perpendiculares a dicho vector.
Sabiendo que el eje normal del corazón se encuentra entre 0º y 90º (ver el cuadrante inferior izquierdo de la figura 11), el ECG mostrará un QRS muy positivo en II, también positivo en III, aVF y I, pero de menor amplitud; y positivo, pero con un pequeño componente negativo o sin él, en aVL. Será negativo en aVR.

Como regla práctica podemos recordar que, si el QRS es predominantemente positivo en las derivaciones I y aVF, se encontrará dentro de la normalidad. Si no es así tendremos que determinar si la desviación es hacia la derecha o izquierda. La desviación del eje puede ser secundaria a variaciones fisiológicas en la posición del corazón, al crecimiento anómalo o sobrecarga de cavidades auriculares o a trastornos en la conducción intraventricular.
Otra forma rápida de analizar el eje es buscar aquella derivación en la que el QRS es isodifásico (es decir, en la que la parte positiva y la negativa del QRS tienen el mismo valor). Así, sabremos que el eje es perpendicular a esa derivación. A continuación veremos hacia cuál de los dos lados de esa perpendicular está, teniendo en cuenta el resto de derivaciones. Por ejemplo, si en un ECG la derivación frontal más isodifásica es I, nos indicará que el eje es perpendicular a ella y por tanto vertical. A continuación deberíamos observar aVF: si el complejo QRS es predominantemente positivo nos indicará que el eje apunta hacia abajo, y por tanto será de 90º. Si por el contrario el complejo QRS es predominantemente negativo en aVF, el eje apuntará hacia arriba, será de −90º.
En la figura 12 se muestra un ejemplo de eje izquierdo. Observa que las derivaciones inferiores tienen un pequeño componente positivo, pero son predominantemente negativas: el impulso se aleja de ellas. Es decir, el vector se dirige hacia los cuadrantes superiores, pero, ¿derecho o izquierdo? Analizamos entonces I y aVL, que son predominantemente positivas, mientras que aVR es negativa: el vector es superiorizquierdo. Puede aparecer en pacientes con obesidad, hipertrofia ventricular izquierda o hemibloqueo anterior.

En contraposición puedes ver en la figura 13 un eje derecho. En este caso las derivaciones inferiores son isodifásicas, es decir, el vector es perpendicular a ellas. Pero, ¿hacia el cuadrante superior izquierdo o los cuadrantes derechos? Pues si observamos I y aVL, veremos que son predominantemente negativos, mientras que aVR es también isodifásico. El vector se encuentra a medio camino entre derivaciones inferiores y aVR, y opuesto a I y aVL: es un eje derecho. Podemos encontrarlo en pacientes altos y delgados, sobrecarga ventricular derecha por cardiopatías congénitas, EPOC, TEP o hemibloqueo posterior.


Morfología en derivaciones precordiales
La conducción intraventricular normal se transmite de derecha a izquierda en el plano frontal, y de ahí que el complejo QRS, de V1 a V6, pase progresivamente de ser predominantemente negativo a predominantemente positivo, con la transición normal (donde será isodifásico) en V3-V4.
Anchura
El QRS normal es menor de 0,12 s (tres “cuadritos”). Una duración mayor implicará:
![]() Estímulo originado a nivel de un foco ventricular. Cuando la despolarización se origina a nivel del ventrículo, ya sea de forma esporádica (extrasístole ventricular) o porque un foco ectópico a este nivel toma el mando del ritmo cardiaco (ritmo de escape ventricular por bloqueo AV completo o taquicardia ventricular), la conducción del estímulo a ambos ventrículos no se produce de forma simultánea ni por la vía habitual, lo cual provoca una complejo QRS más ensanchado de lo normal.
Estímulo originado a nivel de un foco ventricular. Cuando la despolarización se origina a nivel del ventrículo, ya sea de forma esporádica (extrasístole ventricular) o porque un foco ectópico a este nivel toma el mando del ritmo cardiaco (ritmo de escape ventricular por bloqueo AV completo o taquicardia ventricular), la conducción del estímulo a ambos ventrículos no se produce de forma simultánea ni por la vía habitual, lo cual provoca una complejo QRS más ensanchado de lo normal.
![]() Los marcapasos artificiales estimulan la conducción desde el ventrículo derecho, simulando un foco ectópico ventricular, y causando siempre un QRS aberrante y ensanchado (con imagen de bloqueo de rama izquierda al originarse el estímulo en el ventrículo derecho).
Los marcapasos artificiales estimulan la conducción desde el ventrículo derecho, simulando un foco ectópico ventricular, y causando siempre un QRS aberrante y ensanchado (con imagen de bloqueo de rama izquierda al originarse el estímulo en el ventrículo derecho).
![]() Un trastorno de la conducción intraventricular. Bloqueo de rama derecha o izquierda. Si existe un bloqueo en la conducción a través de una de las ramas del haz de His, el miocardio dependiente de dicha rama se despolarizará de forma anómala y retrasada respecto al otro ventrículo, causando un ensanchamiento del QRS.
Un trastorno de la conducción intraventricular. Bloqueo de rama derecha o izquierda. Si existe un bloqueo en la conducción a través de una de las ramas del haz de His, el miocardio dependiente de dicha rama se despolarizará de forma anómala y retrasada respecto al otro ventrículo, causando un ensanchamiento del QRS.
![]() Preexcitación, a través de una vía anómala. Exactamente igual que en el ejemplo anterior, cuando la llegada del impulso eléctrico a los ventrículos no viene a través del nodo AV sino de una vía accesoria, la despolarización no se producirá de forma simultánea, causando un ensanchamiento del QRS.
Preexcitación, a través de una vía anómala. Exactamente igual que en el ejemplo anterior, cuando la llegada del impulso eléctrico a los ventrículos no viene a través del nodo AV sino de una vía accesoria, la despolarización no se producirá de forma simultánea, causando un ensanchamiento del QRS.
Amplitud
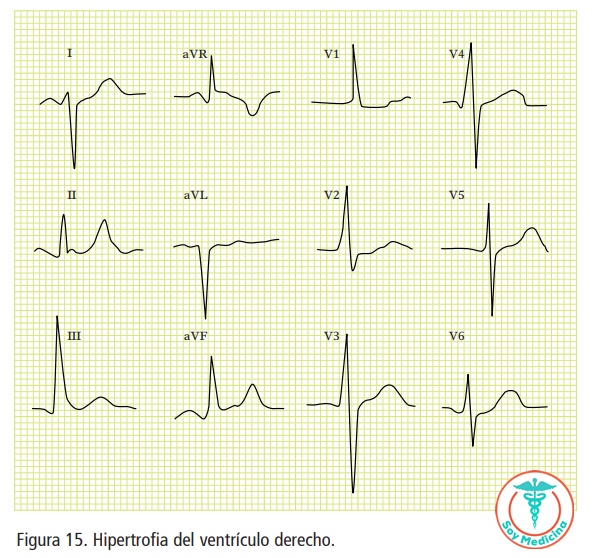
Un QRS de voltaje mayor del habitual indicará crecimientos ventriculares. Cuando el QRS es predominantemente positivo en derivaciones precordiales izquierdas (V5-V6) y negativo en derechas (V1-V2), indica crecimiento del ventrículo izquierdo. Si el QRS es positivo en derivaciones precordiales derechas (V1-V2), indica crecimiento del ventrículo derecho (ver tabla 2).


Trastornos de la conducción intraventricular
El haz de His nace de la porción inferior del nodo AV. Desde allí se extiende por la pared derecha del tabique interventricular y a continuación se divide en dos ramas:
![]() Rama derecha.
Rama derecha.
Se extiende por la cara derecha del tabique interventricular y posteriormente se ramifica en las fibras de Purkinje que penetran en el miocardio.
![]() Rama izquierda.
Rama izquierda.
Se divide a su vez en dos fascículos: inferoposterior y anterosuperior. Cada uno de ellos se ramifica posteriormente en las fibras de Purkinje.
Un defecto, retraso o bloqueo de la conducción en los diferentes niveles de este sistema, provoca anomalías electrocardiográficas en la morfología y/o eje del complejo QRS. Cuando una de las ramas del haz de His no conduce adecuadamente el impulso, éste llegará retrasado a través de una vía alternativa por el miocardio. Así, el segmento de miocardio ventricular afectado se despolarizará tardíamente respecto al resto del tejido, causando un ensanchamiento del QRS. Este trastorno en la despolarización causa secundariamente alteraciones de la repolarización inespecíficas en las zonas que registran el área comprometida, siendo frecuente objetivar ondas T invertidas o cambios en el segmento ST, tanto en el bloqueo de rama derecha como izquierda. Siempre que la despolarización es anormal la repolarización también lo es.
Bloqueo de rama derecha
![]() QRS mayor de 0,12 segundos.
QRS mayor de 0,12 segundos.
Si es menor de 0,12 segundos se denomina bloqueo incompleto de rama derecha.
![]() Patrón rSR’ en las derivaciones V1-V2 + alteraciones de la repolarización secundarias.
Patrón rSR’ en las derivaciones V1-V2 + alteraciones de la repolarización secundarias.
![]() Onda S ancha y empastada en V4-V6.
Onda S ancha y empastada en V4-V6.
![]() Eje normal.
Eje normal.

Bloqueo de rama izquierda
![]() QRS mayor de 0,12 segundos.
QRS mayor de 0,12 segundos.
![]() Patrón RR’ en V5-V6, I y aVL.
Patrón RR’ en V5-V6, I y aVL.
![]() S ancha y mellada en V1-V2.
S ancha y mellada en V1-V2.
![]() Alteraciones de la repolarización secundarias e inespecíficas
Alteraciones de la repolarización secundarias e inespecíficas
generalizadas.
![]() Eje normal.
Eje normal.

Hemibloqueos
Se producen por un trastorno en la conducción a nivel de uno de los dos fascículos de la rama izquierda del haz de His. Como la rama derecha y el otro fascículo de la izquierda siguen conduciendo adecuada y rápidamente, el QRS no se ensanchará. Sí se produce característicamente una desviación del eje eléctrico en el plano frontal.
![]() Hemibloqueo anterior izquierdo.
Hemibloqueo anterior izquierdo.
Se afectará la despolarización de una gran parte del ventrículo izquierdo, la cara anterior y lateral. El vector eléctrico se desviará hacia arriba y hacia la izquierda, por lo que la polaridad del QRS en la cara inferior será negativa (ondas S profundas en II-III y aVF) y en la cara lateral alta muy positiva (ondas R de alto voltaje). En la práctica el hemibloqueo anterior izquierdo se busca cuando nos encontramos un eje izquierdo más negativo de −30º.

![]() Hemibloqueo posterior izquierdo.
Hemibloqueo posterior izquierdo.
La despolarización de la cara posterior del ventrículo izquierdo se retrasará. El vector eléctrico se desviará hacia abajo y a la derecha, siendo la polaridad del QRS predominantemente positiva en la cara inferior (ondas R altas en II-III-aVF) y negativa en cara lateral alta (ondas S profundas en I y aVL). A efectos prácticos el hemibloqueo posterior izquierdo se identifica cuando existe un eje derecho sin una causa identificable.
Bloqueo bifascicular: se denomina de esta manera a la concurrencia de un bloqueo completo de rama derecha con un hemibloqueo anterior o posterior (bloqueo de dos de los tres fascículos).
Bloqueo trifascicular: bloqueo bifascicular + PR alargado.
Bloqueo de rama alternante: observaremos patrón de BRD y BRI alternantes. Indica enfermedad de todos los fascículos de conducción intraventricular, por lo que es indicación de marcapasos definitivo.
Bloqueo de rama intermitente: es aquel en el que alternan latidos conducidos normalmente y otros con patrón de bloqueo de rama. Normalmente son trastornos funcionales, frecuencia dependientes (se producen al elevarse la frecuencia cardiaca), secundarios a latidos adelantados (que llegan al sistema de conducción cuando todavía se encuentra una de las ramas, más frecuentemente la derecha, en periodo refractario).
Segmento ST
El segmento desde que finaliza el QRS hasta que se inicia la onda T, es lo que llamamos segmento ST. Se considera dentro de la normalidad una elevación o descenso menor de 1 mm, medida dicha desviación a 0,04 segundos (1 “cuadrito”) del punto J. Cualquier trastorno de la repolarización puede causar anomalías en este segmento por lo que sus alteraciones no son específicas, pues podemos encontrarlas en patologías tan dispares como el crecimiento del ventrículo izquierdo, la pericarditis, intoxicación por digital, etc. Sin embargo, sus alteraciones son de gran importancia porque, aunque no son especificas, son la base del diagnóstico y tratamiento inicial de la cardiopatía isquémica (síndromes coronarios agudos con y sin elevación del segmento ST.
Onda T
Representa la repolarización ventricular (la repolarización auricular no es visible al coincidir con el QRS) y debe ser concordante con el QRS; es decir, con una polaridad igual al componente predominante del QRS. En el ECG normal la onda T es negativa en aVR y en V1, porque el QRS es predominantemente negativo en esas derivaciones. En I-II y en V4-V6, será al contrario.
Al igual que ocurre con el segmento ST, la onda T puede presentar diferentes alteraciones inespecíficas secundarias a diversas patologías. De este modo, podemos encontrar tanto ondas T invertidas como picudas causadas por patología pericárdica o miocárdica, trastornos de la conducción intraventricular, o cardiopatía isquémica.
Existen variantes de la normalidad no asociadas a ningún tipo de condición patológica. Los niños suelen presentar ondas T negativas de V1-V4 que progresivamente se van positivizando con la edad, persistiendo sólo negativas en V1 en los adultos. Sin embargo, no es infrecuente el hallazgo de ondas T negativas en V1-V3 en pacientes adolescentes-jóvenes, predominantemente en mujeres.
Intervalo QT
Representa el tiempo de despolarización + repolarización ventricular. Fisiológicamente el intervalo QT se modifica con la frecuencia cardiaca: aumenta con la bradicardia y disminuye con la taquicardización. Por ello, el cálculo del QT implica una
corrección según la siguiente fórmula:
QTc = QT / √RR
QTc = QT corregido.
QT = tiempo en milisegundos desde el inicio de la onda Q hasta el final de la onda T.
RR = tiempo en segundos entre dos ondas R (intervalo RR).
El valor normal del QT debe ser inferior a 0,44 s (ver figura 19).
 Un intervalo QT largo puede degenerar en arritmias ventriculares malignas como la Torsade de Pointes y de ahí la extrema importancia de medir este segmento en todos los ECG. Recordemos que las causas de la prolongación del QT pueden ser congénitas o adquiridas (ver tabla 3).
Un intervalo QT largo puede degenerar en arritmias ventriculares malignas como la Torsade de Pointes y de ahí la extrema importancia de medir este segmento en todos los ECG. Recordemos que las causas de la prolongación del QT pueden ser congénitas o adquiridas (ver tabla 3).