EEG normal
Comprender los elementos del EEG normal es un requisito previo para desarrollar habilidad en la interpretación de un registro anómalo. A continuación se describen las bandas de frecuencia y las formas de onda individuales que se encuentran en el EEG normal de un adulto, tanto en el estado de vigilia como durante el sueño.
Actividad α
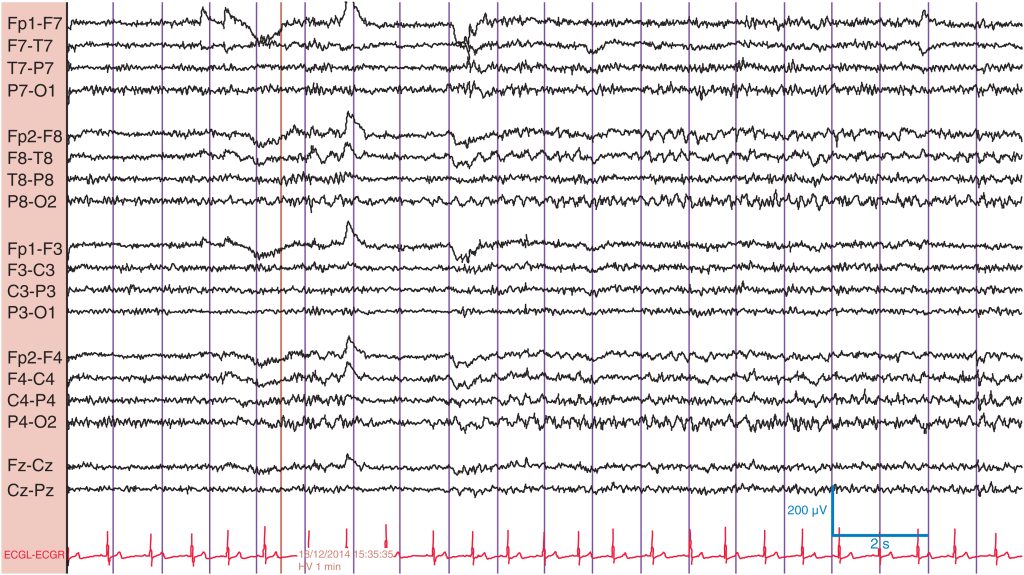
Hans Berger, el psiquiatra berlinés que en 1929 registró el primer electroencefalograma en humanos, describió un ritmo en la frecuencia α (de 8 a < 13 Hz) en las regiones posteriores de la cabeza. Se trata del ritmo dominante posterior (RDP) ( fig. 1 ). El RDP es de amplitud máxima en las regiones occipitales y se atenúa con la apertura de los ojos. Se observa mejor cuando la persona está en estado de relajación, despierta y con los ojos cerrados.
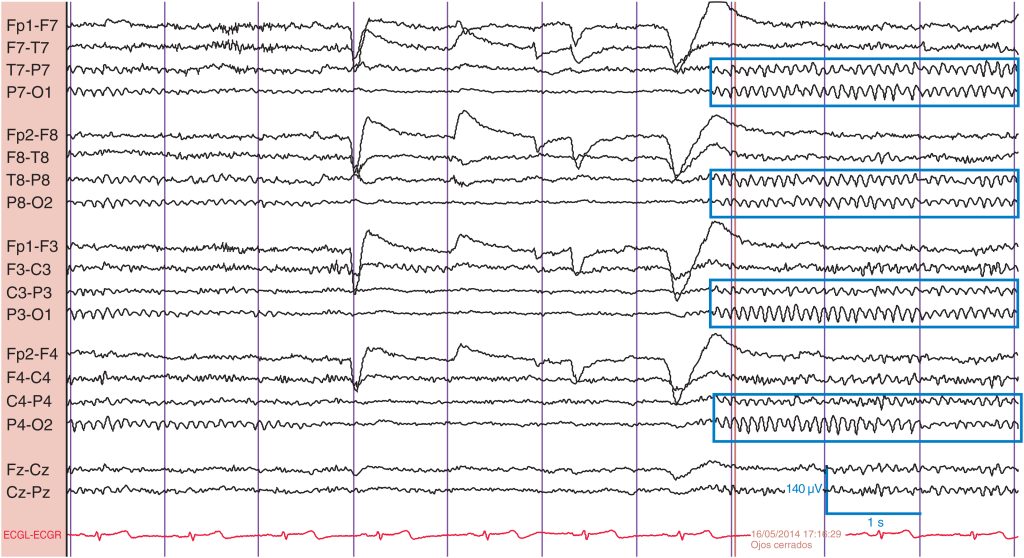
Obsérvese el ritmo sinusoidal en las regiones posteriores en el rango de frecuencia α (recuadros) . Se atenúa con la apertura ocular y se observa mejor al cerrar los ojos.
El RDP se encuentra en la frecuencia α en un adulto normal. En adultos normales, el RDP debe ser superior a 8,5 Hz, ya que el RDP de 8 Hz solo se observa en < 1% de los adultos normales a cualquier edad.
Al evaluar el RDP, busque el mejor del paciente, es decir, la frecuencia posterior más alta alcanzada durante el estado de mayor alerta. Los ritmos posteriores más lentos en el rango θ o las ondas θ mezcladas con las α pueden deberse a una somnolencia leve y, por lo tanto, no tienen significado patológico.
El RDP suele ser simétrico, pero puede tener mayor amplitud en el hemisferio no dominante. En ese caso, es aceptable un cociente de 2:1. Si el cociente es superior a 2:1, puede estar relacionado con una anomalía, pero también podría ser el resultado de una colocación incorrecta de los electrodos. Esto último es más probable si la actividad α de menor amplitud está bien organizada y es igual de persistente que en el lado opuesto. Debe tenerse en cuenta la posible presencia de un proceso aislante entre los electrodos del cuero cabelludo y la corteza cerebral, como podría observarse en una colección subdural. En ese caso, el ritmo α del lado afectado puede estar llamativamente reducido en amplitud o ausente.
La ausencia del RDP en un lado siempre es patológica. En sujetos de edad avanzada, esta asimetría suele deberse a un infarto antiguo. En los sujetos más jóvenes, es más probable que la causa sea congénita.
El RDP, aunque suele ser máximo en las regiones occipitales, a menudo se distribuye hacia las áreas parietales y temporales posteriores adyacentes. Además, puede variar a lo largo del registro.
Si el RDP aumenta en frecuencia cuando el paciente abre los ojos y persiste con los ojos abiertos, o si aparece solo durante la apertura ocular, una causa probable es la somnolencia. Cuando la frecuencia aumenta de forma transitoria inmediatamente después de cerrar los ojos, esto se denomina «chirrido α» (efecto squeak ). Algunas personas tienen poco o ningún RDP durante el estado de reposo. Este hallazgo no tiene importancia clínica y quizás aparezca en un 5% de los individuos. Si el paciente está tenso, es posible que no se registre el RDP. En estos casos, el RDP puede aparecer a medida que el paciente se relaja.
Tome nota de los procesos que pueden conducir a una disminución de la frecuencia de los RDP. Estos incluyen, entre otros, efecto de medicamentos anticomiciales, como la fenitoína o el ácido valproico, medicamentos sedantes, demencias precoces, hipertensión intracraneal, infecciones del SNC, hipotiroidismo y otros trastornos metabólicos, como la insuficiencia hepática.
Tenga en cuenta que las ondas en la frecuencia α pueden encontrarse en diversas localizaciones y en varios estados (p. ej., coma α o durante una crisis comicial). Estas ondas no son del RDP descrito anteriormente. Si un registro contiene frecuencia α y parece relativamente normal, la interpretación depende del estado del paciente y de la presencia de reactividad. En un paciente comatoso (p. ej., tras una parada cardiopulmonar), la actividad α generalizada no reactiva a los movimientos oculares o que no experimenta cambios de estado, se denomina coma α y conlleva un mal pronóstico.
Actividad β
a actividad β se define como una frecuencia en el rango de 13 a 30 Hz, está presente en el ritmo de fondo de la mayoría de los sujetos y se observa de forma prominente durante la vigilia y las transiciones a la somnolencia. Si está completamente ausente, puede representar una anomalía, dependiendo de otras características del EEG. La amplitud β máxima suele estar en las regiones frontocentrales, pero puede ser generalizada. No responde a la apertura de los ojos, como el RDP. Durante la somnolencia, puede parecer que β aumenta de amplitud. Esto parece ser una función de la disminución de la amplitud de otras frecuencias de fondo y, por lo tanto, es más aparente que real.
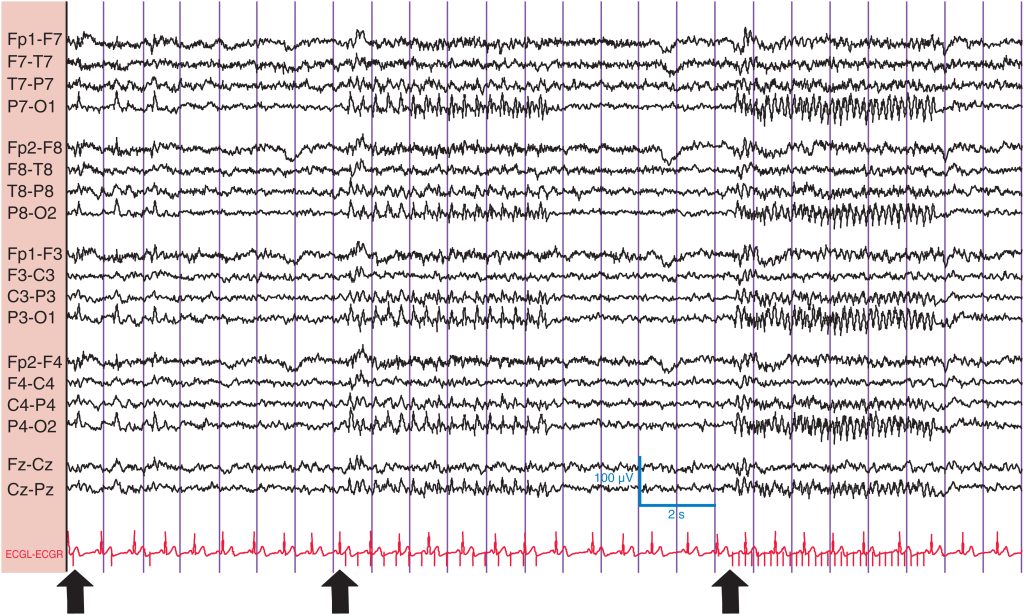
La actividad β aumenta en amplitud y cuantía por diversos fármacos psicoactivos (p. ej., barbitúricos, hidrato de cloral, benzodiacepinas, antidepresivos tricíclicos y propofol). En estas circunstancias, la actividad β suele situarse entre 14 y 16 Hz ( fig. 2 ).
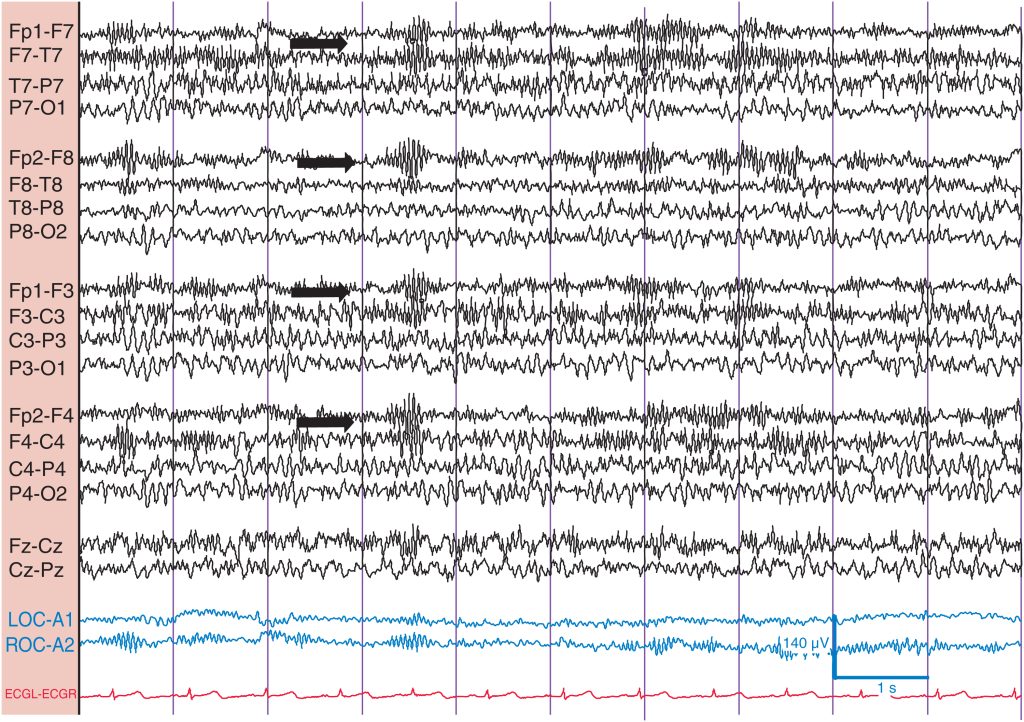
Se trata de un varón de 30 años que toma clonacepam por ansiedad. La actividad β se aprecia mejor sobre los electrodos frontales (flechas).
Quizá el hallazgo más importante al analizar la actividad β sea la asimetría interhemisférica. En particular, el lado de amplitud reducida suele apuntar al hemisferio patológico. Algunos ejemplos son el infarto agudo y antiguo, las colecciones subdurales y la porencefalia. Del mismo modo, la amplitud β puede aumentar unilateralmente. Esto ocurre en el contexto de una craneotomía previa (el denominado artefacto de ruptura o de brecha). La menor impedancia debida a la falta de continuidad craneal da lugar a una mayor amplitud de actividad β. Los abscesos encefálicos, los accidentes cerebrovasculares, los tumores, las malformaciones vasculares y la displasia cortical pueden asociarse a una disminución focal o a un aumento de la actividad β. La asimetría β, si existe, debe considerarse siempre junto con la asimetría de otras frecuencias de fondo.
Actividad θ
La actividad θ (de 4 a < 8 Hz) suele estar presente en el EEG del adulto despierto, aunque puede estar completamente ausente. Suele ser algo más evidente en las derivaciones de la línea media y temporales. Aproximadamente el 35% de los adultos jóvenes normales muestran un ritmo θ intermitente durante la vigilia en relajación, que es máximo en las regiones frontocentrales de la cabeza. Asimismo, en la población asintomática de edad avanzada puede observarse frecuencia θ intermitente en derivaciones temporales, ya sea bilateral o unilateral (generalmente izquierda más que derecha), con una incidencia de alrededor del 35%.
Si la actividad θ se encuentra sistemáticamente en una sola localización o predomina en un hemisferio, es probable que refleje una enfermedad estructural subyacente. Sin embargo, la lesión suele ser menos maligna o extensa que en el caso de la focalidad de rango δ. Algunos ejemplos son el meningioma, el glioma de bajo grado y el infarto antiguo.
La actividad θ difusa es habitual en los niños. En los jóvenes, la cantidad de θ es bastante variable, y hay que ser flexible a la hora de determinar si es excesiva o no. En caso de duda, opte por la normalidad. En pacientes comatosos que han sufrido una lesión encefálica catastrófica, se puede encontrar actividad θ rítmica difusa. Este hallazgo se denomina coma θ.
Actividad δ
La actividad δ (< 4 Hz) fue descrita en 1936 por W. Gray Walter, un joven fisiólogo inglés. Acopló su voluminoso aparato de electroencefalografía en un quirófano donde se estaba sometiendo a un paciente a neurocirugía por un tumor maligno. Los electrodos colocados sobre la zona afectada registraron potenciales muy lentos, de alto voltaje y de frecuencia más lenta que las formas de onda descritas anteriormente. Walter denominó a estos potenciales ondas δ. Desde entonces, la actividad δ focal ha demostrado ser un indicador fiable de patología localizada del encéfalo.
Por regla general, las ondas δ no están presentes en el adulto durante la vigilia. De ello se deduce que su presencia en la vigilia implica una disfunción cerebral. Las ondas δ son un componente normal e importante del sueño en el adulto.
Existen otras circunstancias en las que δ es un componente normal del EEG. Por ejemplo, la δ es prominente en lactantes y niños pequeños, y es común en adolescentes en las regiones posteriores de la cabeza (ondas lentas posteriores de la juventud).
Una actividad δ difusa excesiva es anormal e indica una encefalopatía de etiología inespecífica. La actividad δ polimórfica focal suele indicar una lesión estructural que afecta a la sustancia blanca, especialmente cuando se observa de forma continua. La actividad δ rítmica focal puede afectar a la sustancia gris ipsilateral, ser indicativa de hiperexcitabilidad cortical subyacente e indicar una tendencia a sufrir crisis comiciales originadas en esa área.
Características del sueño
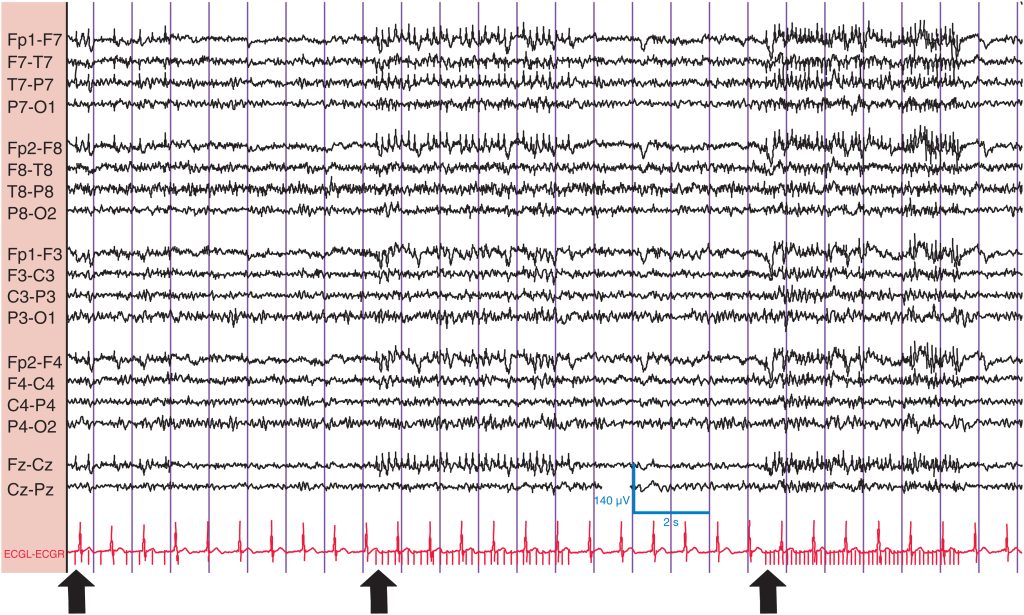
A menudo, la forma más fácil de saber si alguien está somnoliento es por la ausencia de parpadeo. La somnolencia o sueño N1 se caracteriza por el enlentecimiento, la fragmentación (irregularidad creciente) y la desaparición final del RDP. El ritmo de fondo puede parecer en general de menor voltaje (debido a la ausencia del RDP) y la actividad β puede ser más evidente. La actividad θ difusa aparece y se hace más abundante. Las ondas del vértice, que aparecen durante N1, son potenciales sincrónicos, episódicos, de contorno agudo (< 200 ms de duración) que son máximos sobre las regiones centrales. Pueden adoptar una configuración muy aguda, en forma de punta; son de amplitud variable, y a veces se producen en series rítmicas. Además, las ondas agudas positivas occipitales del sueño (POST) pueden ser bastante prominentes. Estos potenciales tienen aspecto de ondas agudas, son electropositivos en los electrodos occipitales y pueden tener una configuración mono- o bifásica. Las POST suelen ser sincrónicas bilateralmente y se dan con mayor frecuencia en adultos jóvenes y de mediana edad. No se sorprenda si encuentra largas series rítmicas de POST que alguien descuidado podría confundir con una descarga ictal ( fig. 3 ). Tanto las ondas del vértice como las POST pueden persistir en el sueño N2.
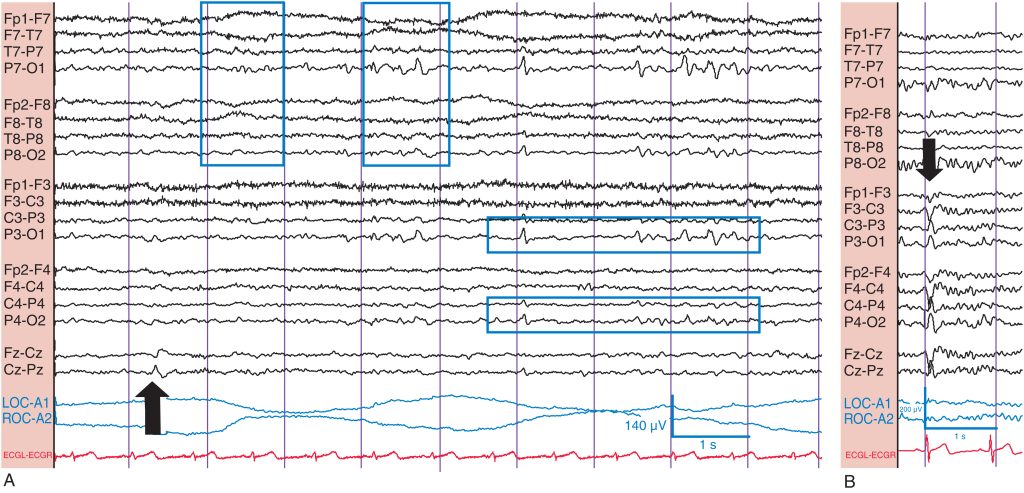
(A) Obsérvense la ausencia del ritmo dominante posterior, la atenuación relativa del ritmo de fondo con más actividad rápida de bajo voltaje anterior, los movimientos oculares errantes horizontales lentos ( primer recuadro vertical: ojos hacia la izquierda; segundo recuadro vertical: ojos hacia la derecha), la aparición de una onda sutil en el vértice (flecha) y las ondas agudas positivas occipitales transitorias del sueño (POST) (recuadros horizontales). (B) Onda del vértice bien formada (flecha) con inversión de fase en los electrodos C Z , C 3 y C 4 .
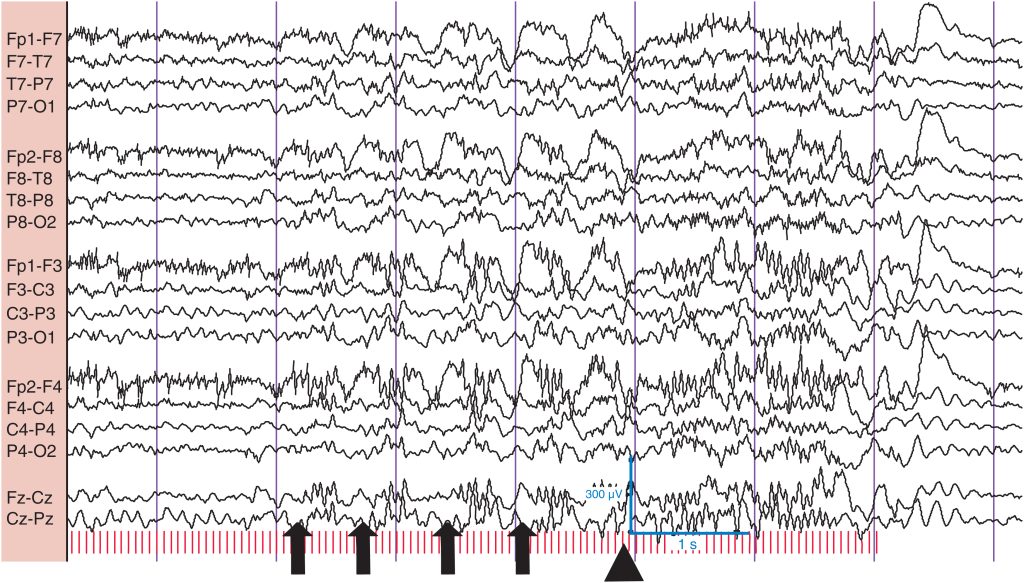
El sueño N2 se inicia con la aparición de husos de sueño bien definidos y complejos K ( fig. 4 ). Los husos de sueño son ondas sinusoidales sincrónicas de 12-14 (± 2) Hz con un potencial máximo en las regiones centrales. Si los husos son solo fragmentarios o muy breves, no se considera con seguridad que el paciente esté en N2. Los complejos K son potenciales de alto voltaje (> 200 μV), lentos, bifásicos o trifásicos y sincrónicos (> 500 ms), normalmente de predominio central o bifrontal, a menudo (pero no invariablemente) en estrecha asociación con los husos de sueño. Un complejo K puede desencadenarse por un estímulo auditivo repentino.
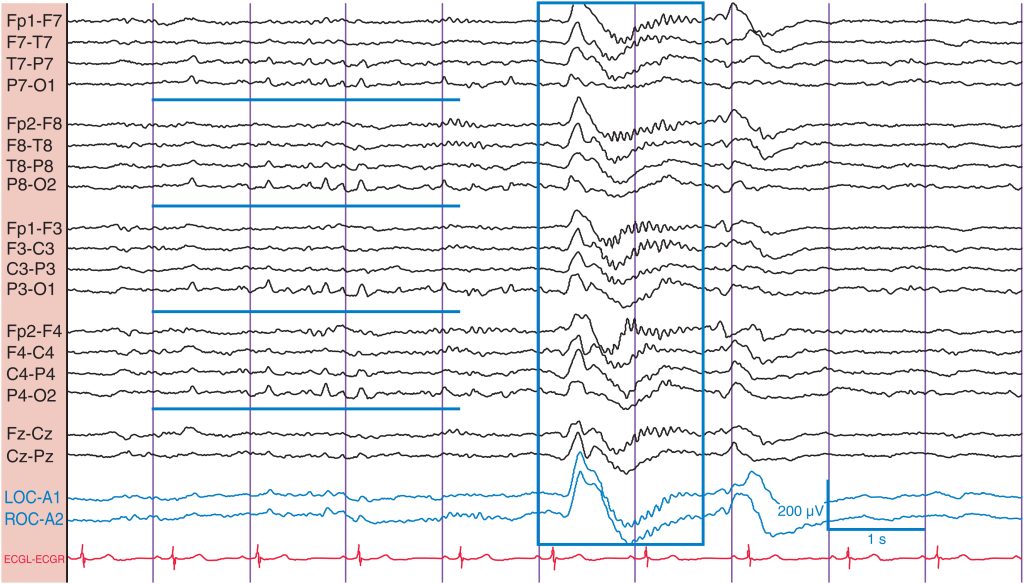
El sueño N2 se caracteriza por la aparición de complejos K y husos de sueño (recuadro). Los complejos K son potenciales lentos (> 500 ms), sincrónicos, difusos, de alto voltaje y predominio bifrontal o central. Los husos de sueño suelen seguir a los complejos K. Obsérvense las series de ondas agudas positivas occipitales transitorias del sueño (POST) (subrayadas) que preceden al complejo K y a los husos.
El sueño N3 (sueño de ondas lentas) se caracteriza por una cantidad creciente de actividad δ difusa, que ocupa más del 20% del ritmo de fondo ( fig. 5 ). Al mismo tiempo, se produce una disminución progresiva de los husos de sueño; de hecho, suelen desaparecer. La actividad δ puede alcanzar un voltaje muy alto sin significación clínica. En los adultos, N3 rara vez se encuentra durante el registro rutinario.
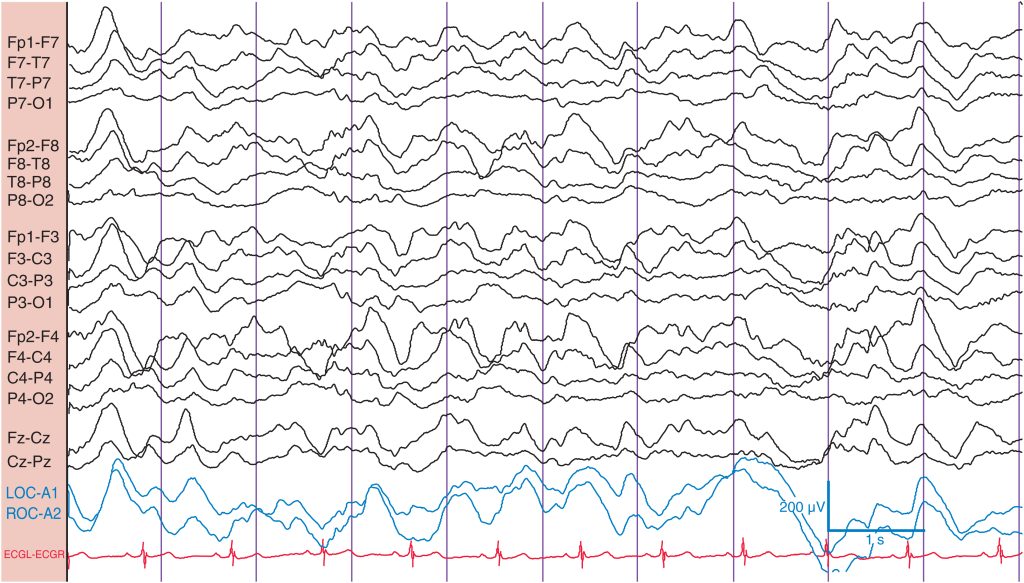
Hay un aumento de la actividad δ difusa y una disminución de los husos de sueño.
El sueño con movimientos rápidos de los ojos (REM) se caracteriza por movimientos oculares rápidos y pérdida del tono muscular ( fig. 6 ). El ritmo de fondo del EEG consiste en actividad θ de bajo voltaje, y los canales oculares muestran movimientos verticales y horizontales irregulares de los ojos. Las descargas epileptiformes rara vez están presentes en el sueño REM. El sueño no REM y el sueño REM alternan en ciclos 4-6 veces durante el sueño normal, con un aumento del sueño REM en el último tercio de la noche. Recuerde que el primer período REM suele producirse unos 90 min después del inicio del sueño, y que los pacientes con narcolepsia experimentan REM al inicio del sueño. Sin embargo, un EEG rutinario con REM puede reflejar privación de sueño y no significa necesariamente un trastorno como la narcolepsia.
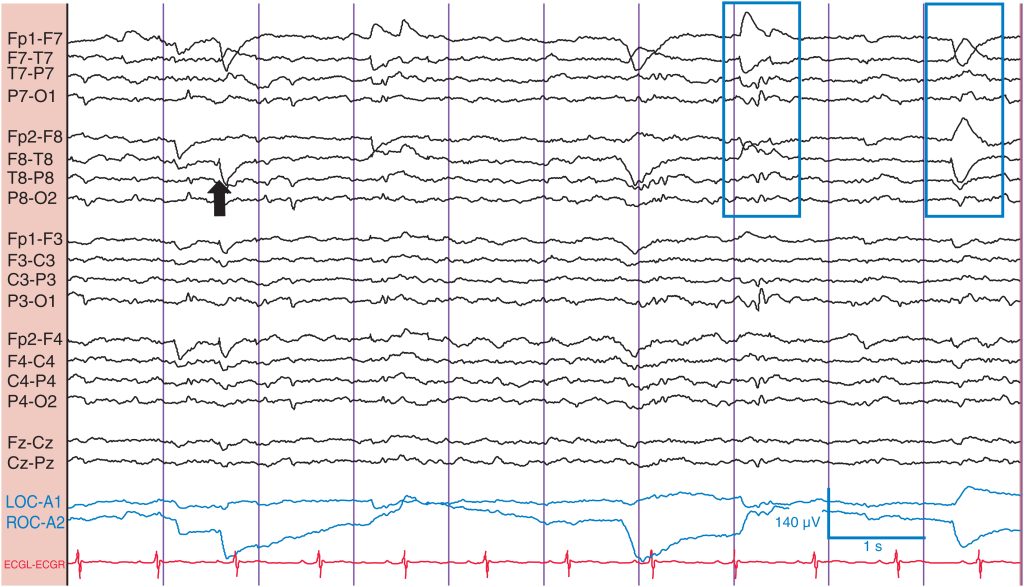
Obsérvense los movimientos horizontales de los ojos rápidos e irregulares ( primer recuadro: ojos hacia la izquierda; segundo recuadro: ojos hacia la derecha; truco: se puede saber la dirección de los movimientos oculares imaginando un globo ocular que encaja de forma ovalada). A veces parecen puntiagudos (flecha), lo que representa artefactos de los músculos rectos laterales.
El registro de sueño es uno de los complementos diagnósticos más potentes de la electroencefalografía. Las anomalías relativamente leves en el EEG rutinario pueden amplificarse durante el sueño, y pueden aparecer otras nuevas. Es el caso, en particular, de la actividad epileptiforme. La mayoría de los pacientes ese adormecen en algún momento durante el registro rutinario, y muchos duermen espontáneamente durante períodos variables. En los pacientes con epilepsia focal, las descargas de puntas o de ondas agudas focales suelen aparecer o aumentar durante el sueño N1 (somnolencia) y N2. Asimismo, las anomalías de ondas lentas focales pueden ser exageradas durante estas fases. Con el sueño más profundo (N3) hay una tendencia a que la actividad epileptiforme y el enlentecimiento focal sean menos evidentes.
Consideraciones especiales en los ancianos
El EEG en los ancianos, independientemente de su edad, puede ser normal en todos los aspectos. Esto se extiende al RDP, que puede mantener una frecuencia constante de 10 Hz durante toda la vida. Otra posibilidad es que se produzca un descenso gradual de la frecuencia del RDP. Puede que no sea evidente un proceso patológico específico, pero el RDP más lento probablemente refleje cierto grado de disfunción cerebral (p. ej., enfermedad cerebrovascular o un proceso degenerativo). El RDP no se informa como anómalo mientras no sea inferior a 8,5 Hz. La actividad β puede disminuir en los ancianos. Otro hallazgo común es la actividad θ y δ bitemporal intermitente, simétrica o asimétrica, quizás preponderante en un lado. La actividad θ temporal suele considerarse normal si aparece en < 15% del registro. Las ondas δ temporales probablemente representen una patología cerebral subyacente (p. ej., una enfermedad cerebrovascular). Sin embargo, puede no haber ninguna anomalía focal en un estudio de imagen. Hacemos hincapié en esto porque el clínico que lo solicita debe ser consciente de que es relativamente improbable que un paciente así tenga un tumor encefálico o un ictus.
La actividad δ rítmica generalizada (ADRG) de predominio frontal es un hallazgo normal con la somnolencia en los ancianos. Esta característica puede no tener significado específico. Es posible que la ADRG de predominio frontal represente algún grado de disfunción subcortical secundaria a enfermedad vascular u otros factores degenerativos. Sin embargo, no es especialmente útil para establecer un diagnóstico específico y no es necesario informarla como anómala.
Las características del sueño en los ancianos tienden a estar peor definidas que en los adultos jóvenes. Los husos de sueño pueden ser más irregulares o de menor voltaje. Del mismo modo, las ondas agudas de vértice pueden estar menos definidas. El sueño REM se conserva en los ancianos, sin embargo el tiempo de sueño N3 disminuye con la edad.
Procedimientos de activación
Hiperventilación (HV)
La HV es un procedimiento estándar durante el registro rutinario de EEG. Se cree que la utilidad de la HV depende de la vasoconstricción secundaria a la disminución resultante de la concentración de CO 2 , induciendo así una isquemia cerebral relativa y una menor utilización de la glucosa. Los sujetos pueden quejarse de mareo u hormigueo en las extremidades. Incluso con una HV particularmente enérgica puede producirse tetania secundaria a hipocalcemia. El procedimiento es más eficaz en los jóvenes; en los ancianos, tiene poco efecto.
La respuesta estándar es un enlentecimiento δ y θ de moderado a alto voltaje, a menudo rítmico, de predominio bifrontal ( fig. 7 ). En los jóvenes, se puede desencadenar una actividad δ casi continua. La HV puede provocar descargas epileptiformes y enlentecimiento focal ( fig. 8 ). En niños no tratados con epilepsia de tipo ausencias, puede provocar una crisis. Por regla general, la HV se realiza durante 3 min con una espiración vigorosa a un ritmo creciente, pero no especialmente rápido. La HV rápida mueve poco aire y, en consecuencia, tiene poco efecto. Tras la finalización de la HV, el registro debería volver a los niveles basales en aproximadamente 1 min. Si el retorno a la línea basal se produce tras un período prolongado, puede representar una anomalía. La causa clásica de un retorno prolongado a la línea basal es la hipoglucemia.
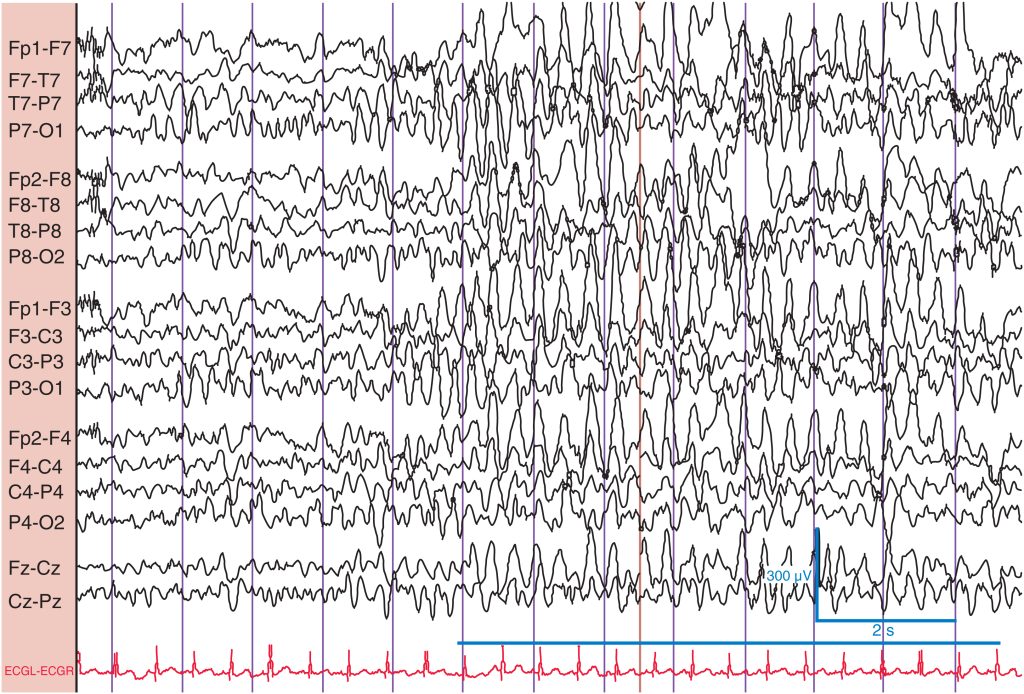
En este niño normal de 7 años se observa un enlentecimiento θ y δ difuso (línea) con la hiperventilación enérgica.
Mujer de 36 años con una resonancia magnética cerebral normal y epilepsia focal. Se observó enlentecimiento hemisférico derecho con la hiperventilación. El resto del EEG mostraba un enlentecimiento frontotemporal derecho polimórfico ocasional.
La HV suele omitirse en sujetos mayores de 65 años debido a su bajo rendimiento. El sistema vascular de una persona mayor es menos sensible a los cambios metabólicos precipitados por la HV. Sin embargo, en caso de sospecha de epilepsia, la HV puede ser útil a pesar de estas limitaciones. Tenga en cuenta que existen pocas contraindicaciones para realizar la HV. En general, no se realiza en pacientes con enfermedades pulmonares y cardíacas. La HV puede realizarse en pacientes con tumores encefálicos, aunque, si el registro en reposo revela un enlentecimiento focal claro, el procedimiento probablemente ofrezca poca información adicional.
Estimulación fótica (EF)
La EF es otro procedimiento estándar durante el registro rutinario del EEG. Este procedimiento se realiza fácilmente con unidades estroboscópicas que parpadean durante 5-10 s a frecuencias que suelen oscilar entre 1 y 35 Hz. La EF puede evocar una frecuencia rítmica en las derivaciones occipitales denominada impulso fótico ( fig. 9 ). Si la respuesta al tren de destellos es 1:1, se denomina fundamental. No es raro ver respuestas armónicas (el doble de la frecuencia del destello) y/o subarmónicas (la mitad de la frecuencia del destello). A menudo, no hay cambios de frecuencia en las derivaciones occipitales durante la EF. Esto no tiene ningún significado patológico. Si el impulso fótico está ausente en un lado, puede apoyar el diagnóstico de una enfermedad estructural unilateral que afecte a la región occipital (p. ej., infarto en el territorio de la arteria cerebral posterior). En raras ocasiones, los individuos presentan una respuesta fotomiógena, y se observan potenciales miógenos en las derivaciones frontales, que están acoplados temporalmente a la frecuencia del destello ( fig. 10 ). ¡No se trata de una anomalía epileptiforme!
Se observa una frecuencia rítmica en las derivaciones occipitales, sincronizada con la frecuencia del destello (flechas).
Se observan potenciales miógenos (artefactos del EMG) en las derivaciones frontales, sincronizados con la frecuencia del destello (flechas).
La principal utilidad del procedimiento es en pacientes con epilepsia en los que se sospecha que las crisis se precipitan por luces intermitentes. Existen varios grados de fotosensibilidad, y el más destacado es una descarga punta/polipunta-onda sincrónica de alto voltaje. Este fenómeno se denomina respuesta fotoparoxística ( fig. 11 ). La fotosensibilidad suele ser máxima a 14-16 destellos por segundo. Algunos pacientes muestran una respuesta fotoparoxística con una frecuencia específica o con una banda de frecuencias muy estrecha. En los pacientes con un marcado grado de fotosensibilidad, puede obtenerse una respuesta anormal en una amplia gama de frecuencias. Tenga en cuenta que el técnico debe detener el tren de destellos si se producen ráfagas polipunta-onda generalizadas. Si el estímulo continúa, puede producirse una convulsión generalizada. Normalmente, las descargas desencadenadas permanecen cerca de 1 s tras cesar el destello.
Con estimulación fótica a 17 Hz, esta joven de 18 años con epilepsia refleja presenta polipunta intermitente de predominio frontal (flechas), seguida de una serie de polipuntas de 2 s (punta de flecha). Normalmente lo encuentra placentero (en casa lo autoinduce delante de la televisión) y no cumple el tratamiento.
Privación del sueño
La privación del sueño es un potente activador de la actividad epileptiforme. A veces se sugiere que el sujeto permanezca despierto toda la noche antes de la cita de la mañana siguiente, pero puede permitirse un breve período de sueño. Se indica al paciente que se quede despierto hasta tarde, duerma 1 o 2 h y acuda al laboratorio de EEG para realizar las pruebas por la mañana. No se permiten bebidas con cafeína, ya que el objetivo es que el paciente duerma durante una parte del registro. La HV y la EF se realizan al principio de la prueba, tras lo cual se deja dormir al paciente. Cabe esperar un aumento de actividad epileptiforme focal o la aparición de novo en alrededor del 30% de los pacientes con epilepsia. A menudo se recurre a la privación del sueño durante el ingreso para vídeo-EEG con el fin de aumentar la probabilidad de capturar la crisis típica del paciente.
Variantes normales y fenómenos paroxísticos de significado incierto
Variantes α
La variante α lenta aparece en las regiones occipitales con una frecuencia que es la mitad de la del RDP presente. Sospeche su presencia cuando la actividad del RDP tenga una apariencia dentada, revelando su relación subarmónica. La variante α lenta tiene las mismas características que el propio RDP; por ejemplo, se atenúa al abrir los ojos. La variante α rápida también aparece en las zonas occipitales y tiene una frecuencia que duplica la del RDP habitual ( fig. 12 ). Estas variantes pueden alternarse con el RDP estándar, o este puede no estar presente en absoluto. Ambas son normales.
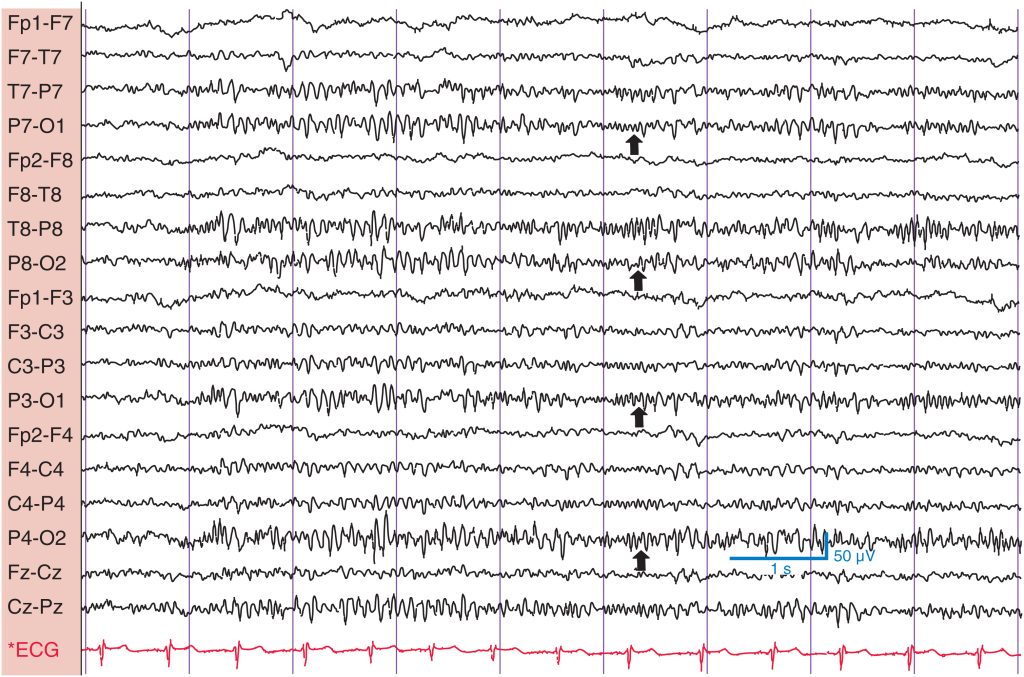
Esta variante normal consiste en una frecuencia rápida que es el doble del ritmo dominante posterior (RDP) normal. En este caso, la variante es prominente en los cuadrantes posteriores a una frecuencia de 20 Hz. Tiene las mismas características generales que el ritmo α (p. ej., atenuación con la apertura de los ojos).
Ritmo μ
El ritmo μ es una frecuencia α en forma de arco que se encuentra en las derivaciones centrales (C3/C4) sobre la corteza motora ( fig. 13 ). Puede ser unilateral o bilateral; si es bilateral, puede ser sincrónica o asincrónica. A veces μ es más evidente durante la somnolencia y cuando los ojos están abiertos. Se considera el ritmo de reposo de la corteza rolándica. El ritmo μ se atenúa con el movimiento de la extremidad superior opuesta (p. ej., al cerrar el puño). Curiosamente, incluso el pensamiento de mover la extremidad opuesta puede atenuar el ritmo μ. A menudo es prominente sobre el lugar de una craneotomía. La importancia de μ radica principalmente en su reconocimiento como hallazgo normal.
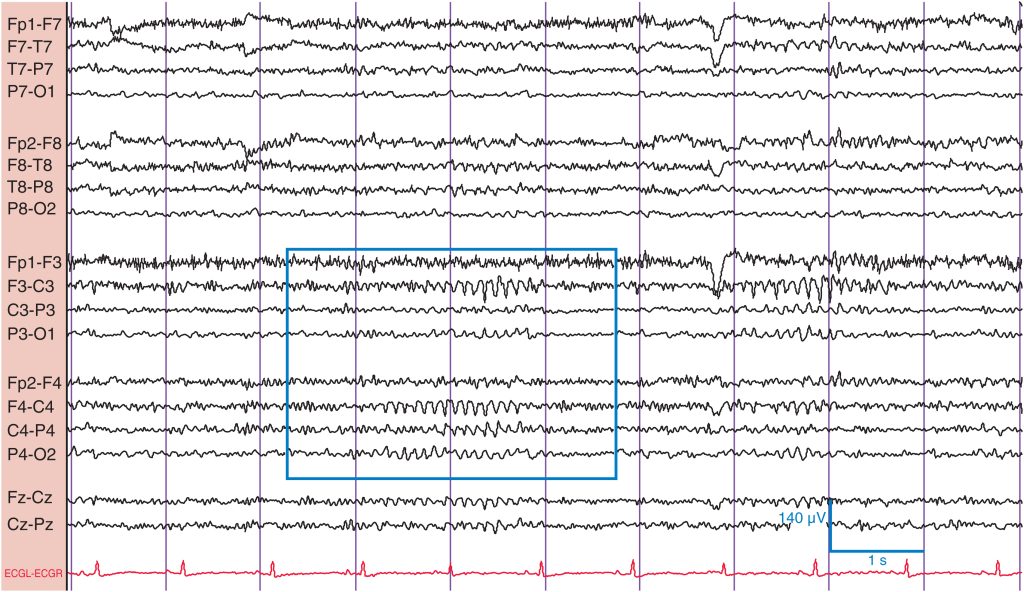
El ritmo μ consiste en ondas con forma de arco de predominio central (rectángulo) a 7-11 Hz. Cuando se mueve el brazo contralateral, el ritmo μ se atenúa. De hecho, incluso si el sujeto piensa en mover un brazo (digamos el derecho), el ritmo μ se atenuará en el lado izquierdo.
Ondas λ
Las ondas λ son ondas electropositivas transitorias en las regiones occipitales ( fig. 14 ). Son de contorno agudo, normalmente simétricas y sincrónicas, y pueden confundirse con potenciales epileptiformes. Al mismo tiempo, las ondas λ suelen pasar desapercibidas debido a la falta de conocimiento por parte del lector, así como a la ausencia de circunstancias que conducen a su expresión, a saber, los movimientos oculares de seguimiento. Hacer que el sujeto mire una imagen que contenga temas o detalles interesantes puede provocar ondas λ. Las ondas λ representan probablemente potenciales evocados visuales. De nuevo, la principal ventaja de reconocer λ es saber que se trata de un hallazgo normal y no de un ejemplo de actividad epileptiforme.
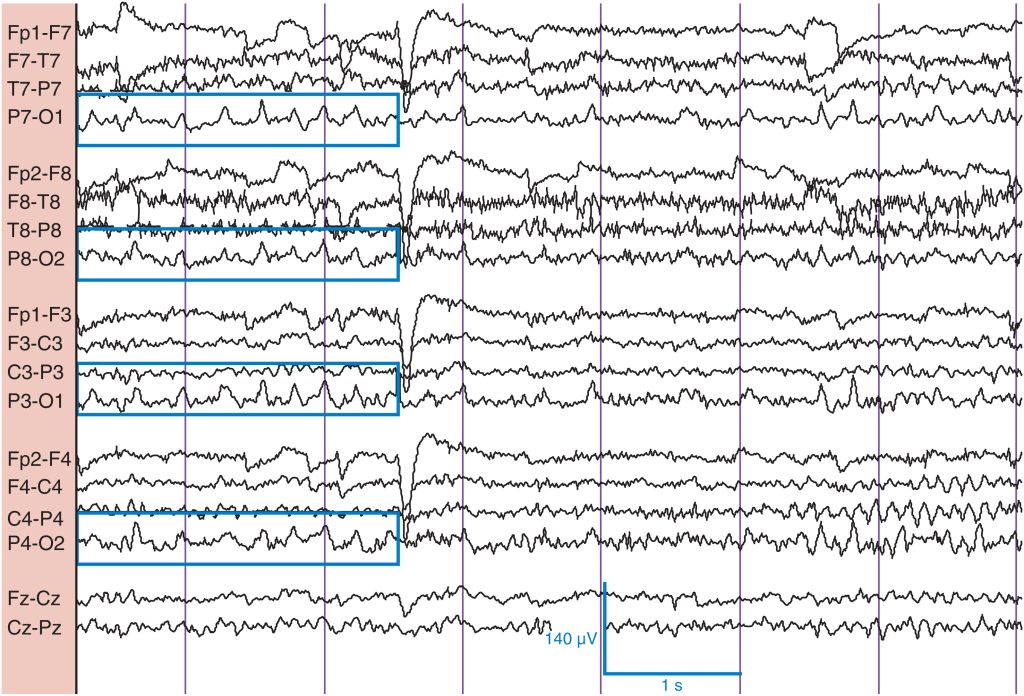
Las ondas λ (recuadros) son ondas agudas transitorias registradas en la región occipital (positivas en O1/O2; negativas en P7/P8/P3/P4), inducidas en estado de vigilia por la exploración del entorno.
Descarga θ mediotemporal rítmica (DTMR)
Antes se denominaba variante psicomotriz. La DTMR consiste en ondas θ rítmicas y de contorno agudo a 5-6 Hz en las regiones mediotemporales ( fig. 15 ). Las ráfagas son breves, normalmente de 1 s de duración aproximadamente, y pueden ser unilaterales o independientes en ambas regiones mediotemporales. Este fenómeno aparece durante la somnolencia y no tiene un significado clínico claro. Por cierto, la variante psicomotora (término antiguo) pretendía sugerir que este fenómeno podría estar relacionado con crisis focales con alteración de la conciencia (anteriormente, crisis psicomotoras). De hecho, no suele ser así. La excepción se produce cuando coexisten descargas epileptiformes o crisis en una localización similar en el mismo paciente.
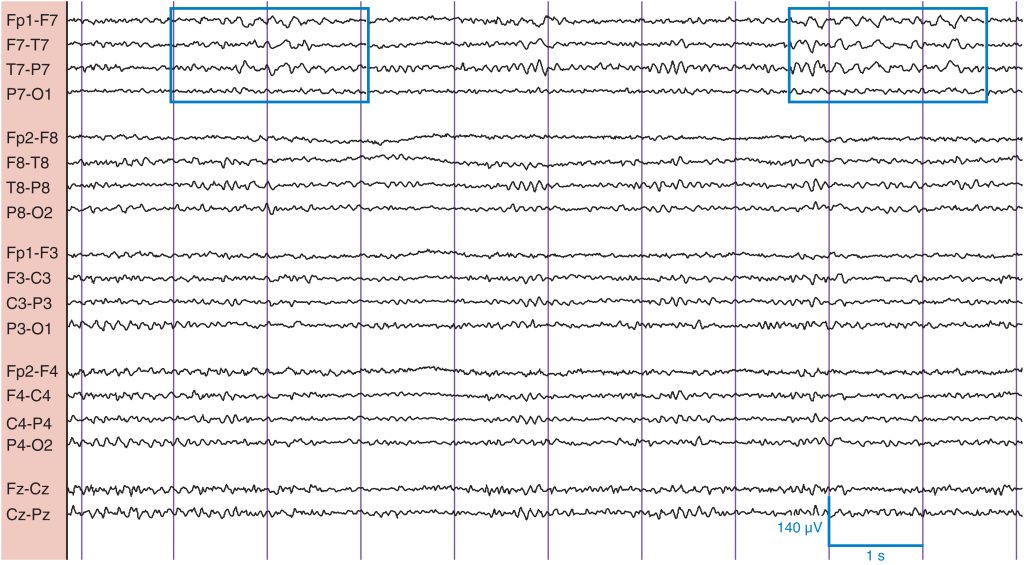
Se observa actividad rítmica de 5-6 Hz (recuadros) en el área temporal izquierda de una mujer somnolienta de 44 años que fue hospitalizada por crisis psicógenas no epilépticas de nueva aparición. Esta mujer tenía abundantes DTMR bilaterales. Las DTMR son una variante normal.
Puntas arciformes
Las puntas arciformes son frecuencias rítmicas de contorno agudo que varían de 7 a 11 Hz, máximas en las derivaciones mediotemporales, que se producen de forma aislada o en series breves ( fig. 16 ). Las puntas arciformes suelen verse en los adultos, y tienen el aspecto de un peine o de una valla. A veces, una de las ondas puede sobresalir de las demás, dando la apariencia de una onda aguda o una punta. En las puntas arciformes, la duración de las formas de onda es similar, independientemente de las variaciones de amplitud. A diferencia de las ondas agudas o puntas epileptiformes, no existe una onda lenta posterior. Este hallazgo se produce durante la somnolencia y no tiene significado clínico aparente. El lector debe comparar las localizaciones de las puntas arciformes y del ritmo μ (este último se encuentra en las regiones centrales).
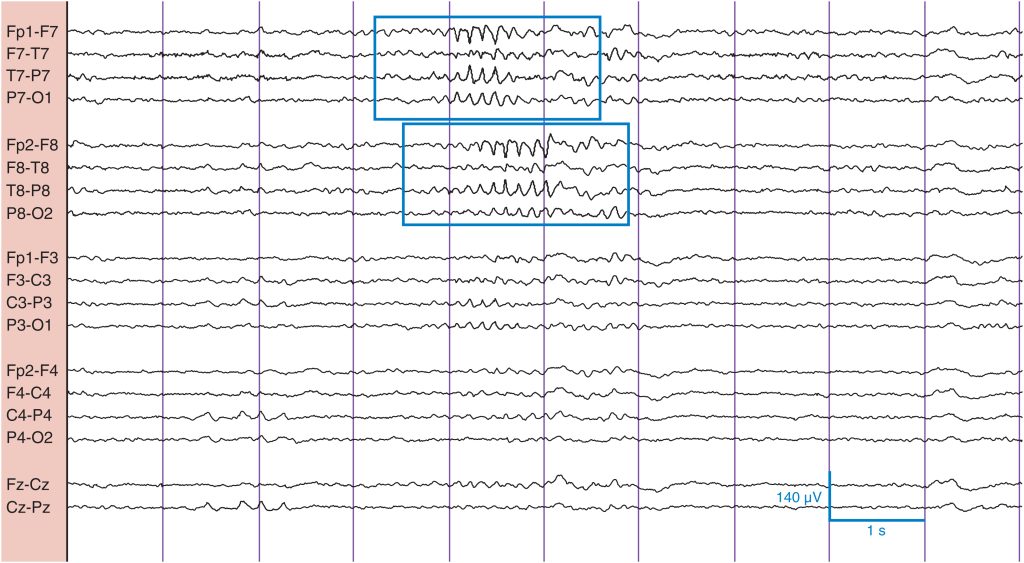
Frecuencias rítmicas de contorno agudo (recuadros) que varían de 7 a 11 Hz, máximas en las derivaciones mediotemporales, que aparecen en series breves. La duración de las formas de onda es similar y no hay ninguna onda lenta posterior. Las puntas arciformes son normales.
Descargas electroencefalográficas rítmicas subclínicas de los adultos (DERSA)
Las DERSA pueden simular crisis electrográficas en uno o ambos hemisferios ( fig. 17 ). Al contrario que la mayoría de las otras variantes benignas, que se dan más en adultos jóvenes en estado de somnolencia, este patrón normalmente aparece en la población mayor (más de 50 años) y se observa durante la vigilia y el sueño. Suele ser máxima en la unión temporoparietal, pero también puede observarse en el vértice. Puede aparecer de dos formas: 1) ráfagas bilaterales simétricas o asimétricas de actividad θ rítmica de contorno agudo, o 2) aparición súbita de formas de onda agudas o lentas repetitivas que aparecen con intervalos más cortos e imitan la evolución de una crisis electrográfica, seguida de una ráfaga sostenida que no progresa. La DERSA suele durar entre 40 y 80 s, y no va seguida de enlentecimiento postictal. Durante este tiempo, el paciente no presenta ninguna alteración de la conciencia y está totalmente receptivo. La DERSA no tiene importancia conocida más allá del hecho de que debe reconocerse para evitar diagnósticos erróneos.
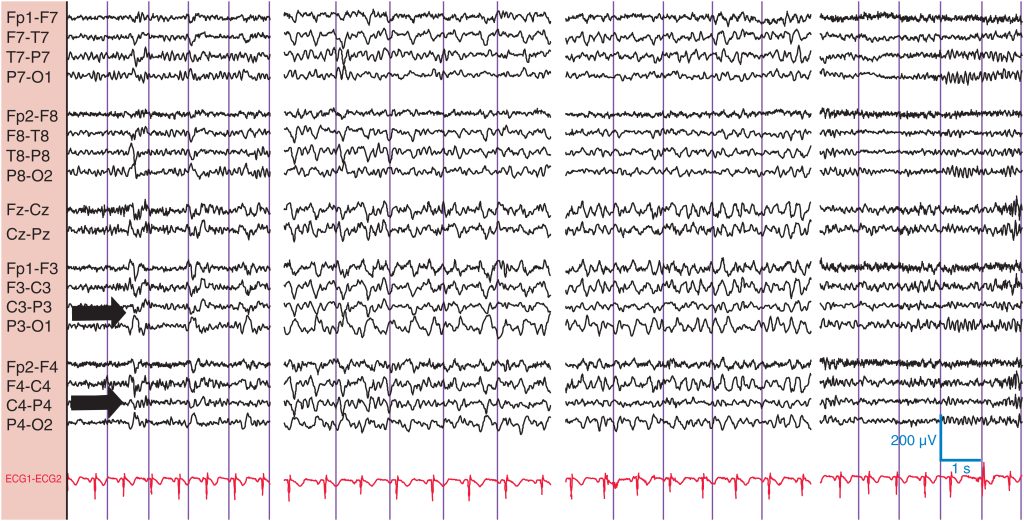
Este hombre de 58 años sufrió un episodio de síncope, y los EEG mostraron múltiples episodios de DERSA con δ temporoparietal bilateral de contorno agudo (flechas), con intervalos cada vez más estrechos, que luego se resolvieron sin correlación clínica. Se le trató erróneamente con fármacos anticomiciales (FAC), que no tuvieron ningún efecto sobre el cuadro. Lleva varios años sin tomar FAC y no ha tenido ningún episodio clínico, aunque este patrón persiste.
Puntas agudas pequeñas (PAP)
Las PAP son puntas rápidas de baja amplitud ( fig. 18 ). Aparecen en ambos hemisferios de forma sincrónica o asincrónica, con mayor frecuencia en las derivaciones temporales, y se hacen evidentes durante la somnolencia y el sueño N2. No se cree que estén asociadas a la epilepsia. Las PAP también se conocen como ondas agudas transitorias epileptiformes benignas del sueño (TEBS).
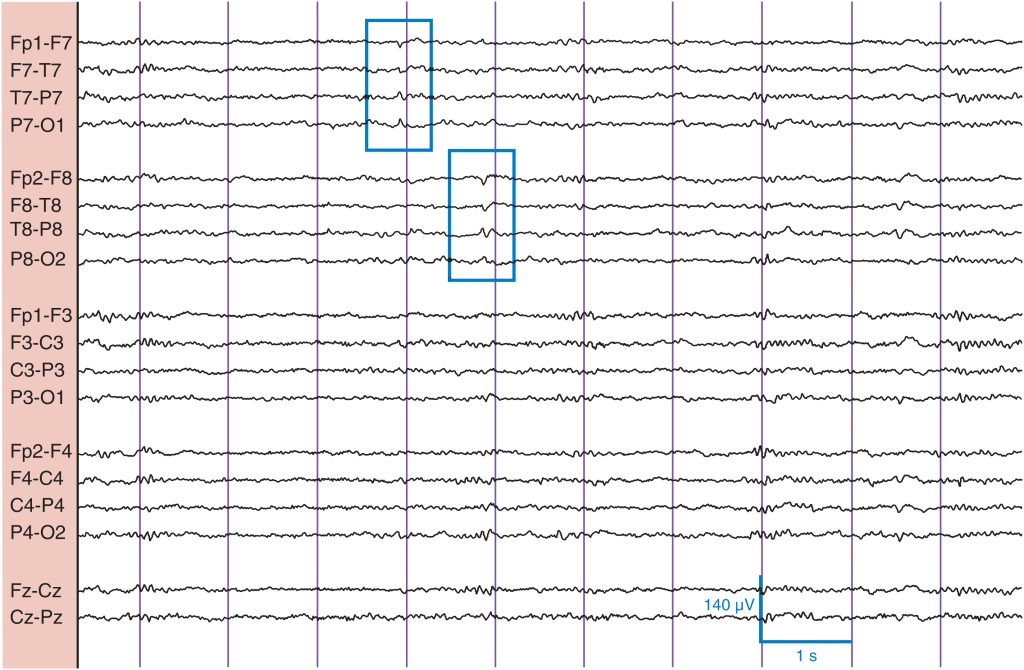
Puntas rápidas bilaterales de baja amplitud, asincrónicas y máximas en localización temporal (rectángulos), observadas aquí en el sueño N2. No se asocian a la epilepsia.
Descargas punta-onda fantasma
Las descargas punta-onda fantasma suelen ser descargas sincrónicas a una frecuencia de 5-6 Hz que aparecen de forma simétrica ( fig. 19 ). Pueden tener un predominio anterior o posterior. La punta en sí suele ser menos prominente que la onda lenta que le sigue (por lo que se denomina «fantasma» debido a las puntas de baja amplitud ocultas en las ráfagas). La amplitud suele ser baja, generalmente con el componente de punta < 40 μV y la onda lenta < 50 μV. Las puntas aparecen individualmente o en breves series rítmicas y no tienen significado epileptógeno conocido. La mayor amplitud de las puntas, el predominio anterior y una frecuencia más lenta se asocian más probablemente con crisis comiciales.
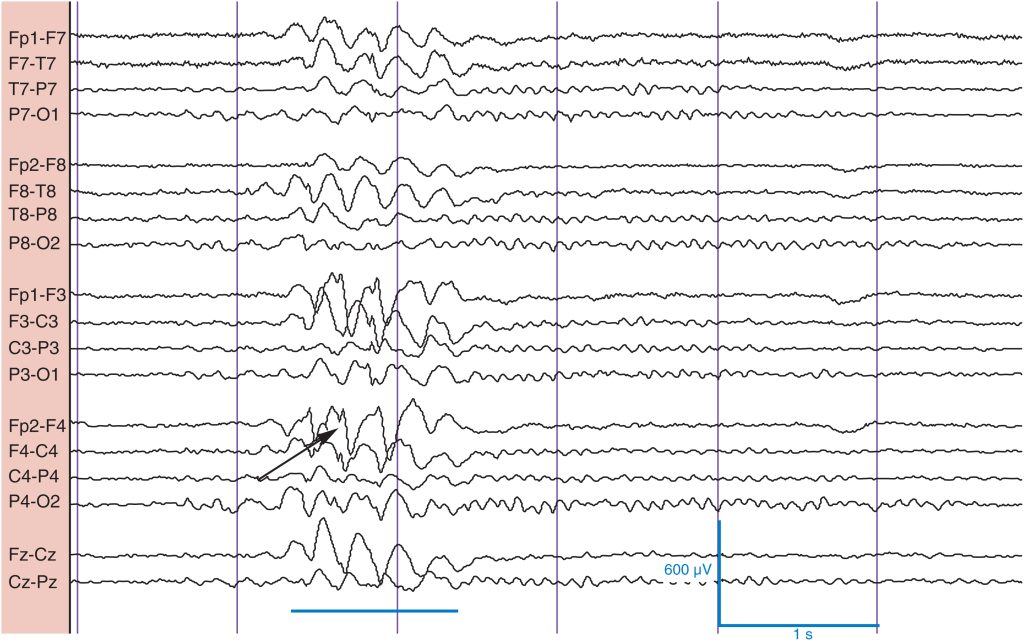
Punta-onda fantasma generalizada a 5 Hz (línea) con puntas sutiles (flecha) en un hombre de 19 años con psicosis.
Puntas positivas 14 y 6 (14/6)
Las puntas positivas 14 y 6, como su nombre indica, son positivas en polaridad (el rango puede variar un poco, normalmente entre 13-17 Hz y 5-7 Hz). Suelen ser máximas en los cuadrantes posteriores y aparecen aisladas o en grupos ( fig. 20 ). Pueden ser también uni- o bilaterales. Las dos frecuencias suelen mezclarse, pero puede predominar una. Son más frecuentes entre los 8 y los 14 años, y disminuyen en la adolescencia. El fenómeno aparece durante la somnolencia y se registra mejor con referencias auriculares cruzadas (esencialmente con distancias amplias entre los electrodos). En el pasado, se pensaba que 14/6 se asociaba con una amplia variedad de enfermedades, incluidos trastornos psiquiátricos y epilepsia. Aunque sigue habiendo cierto desacuerdo sobre su importancia, no se conoce ninguna relación con la epilepsia.
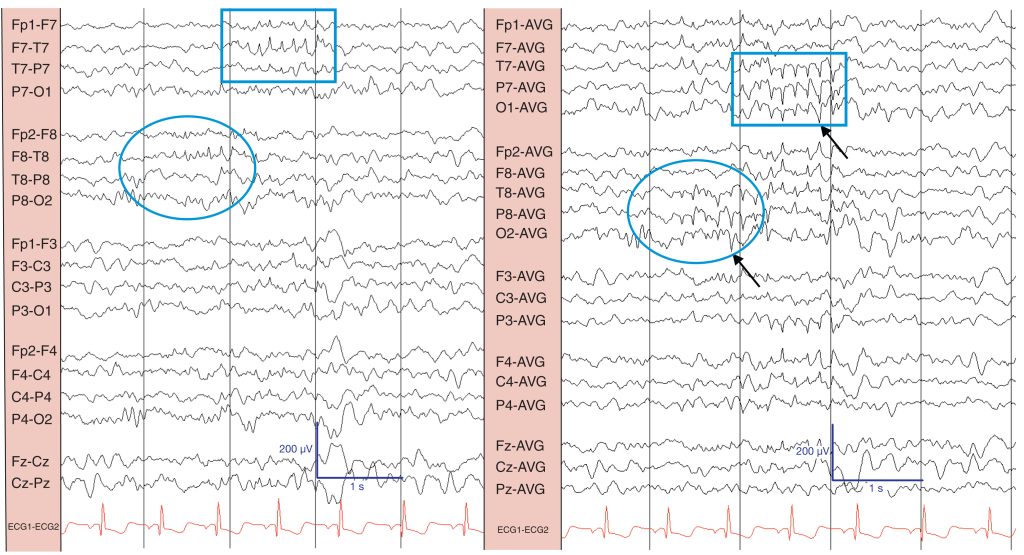
Se observan puntas a 14 Hz mezcladas con puntas a 6 Hz (óvalo) y puntas a 6-7 Hz (recuadro) en las regiones temporales (en el montaje bipolar). En el montaje promedio son de polaridad positiva (flechas) , máximas en el cuadrante posterior.