Generalidades: diagnóstico y tipos de taquicardias supraventriculares
Definición y tipos
El término taquiarritmia supraventricular (TSV) incluye todas aquellas taquicardias originadas por encima de la bifurcación del haz de His, lo que las distingue de las taquicardias ventriculares. Los principales tipos de TSV se recogen en la tabla 1.

Sospecha clínica y anamnesis dirigida
Sospecharemos la presencia de una taquicardia en todo paciente que refiera clínica de palpitaciones (torácicas, cervicales o ambas) y asimismo la incluiremos en el diagnóstico diferencial de todo paciente con presíncope, síncope, disnea o dolor torácico. La taquicardia puede ser la causa subyacente de una insuficiencia cardiaca aguda, sobre todo en pacientes con cardiopatía estructural.
Ante un paciente con sospecha de taquicardia, interrogaremos sobre las características del episodio actual y también de posibles episodios previos, en especial sobre el inicio y la finalización (brusco o progresivo), la regularidad o irregularidad de las palpitaciones, la localización de estas, la duración de los episodios y las maniobras de finalización. El cese de la clínica de palpitaciones con la maniobra de Valsalva debe orientar hacia TSV en las que el nodo auriculoventricular (AV) es parte del circuito de la taquicardia (taquicardias por reentrada intranodal y taquicardias mediadas por vía accesoria). La clínica de palpitaciones regulares en la región cervical es característica de la taquicardia por reentrada intranodal, aun sin ser específica. El inicio brusco suele ser característico de todas las TSV, aunque no debemos olvidar que, a menudo, los paroxismos de TSV se siguen de taquicardia sinusal, por lo que un fin progresivo no invalida el diagnóstico. Valoraremos la presencia de comorbilidad relevante, así como los tratamientos farmacológicos o los hábitos tóxicos que hayan podido influir o desencadenar la taquicardia. Por ejemplo, el consumo de alcohol se relaciona de forma clásica con los paroxismos de fibrilación auricular (FA). Con frecuencia, las crisis de taquiarritmia se interpretan como cuadros de ansiedad, por lo que es importante mantener un alto grado de sospecha clínica, de cara a evitar retrasos en el diagnóstico.
Diagnóstico y clasificación
El diagnóstico se obtendrá a partir de la exploración física al detectar un ritmo cardiaco >100 lpm (o rápidamente cambiante), y deberá confirmarse mediante un electrocardiograma (ECG), que también permitirá identificar el tipo de arritmia (v. más adelante). Aunque habitualmente las TSV presentan un QRS estrecho, derivado de la propagación de la señal eléctrica a través del sistema específico de conducción, pueden observarse TSV con QRS ancho (>120 ms) si existe bloqueo de rama preexistente, conducción con aberrancia a frecuencias elevadas o se trata de una taquicardia preexcitada (v. más adelante), en cuyo caso debería realizarse el diagnóstico diferencial con las taquiarritmias ventriculares.
Manejo inicial y diagnóstico electrocardiográfico
El manejo de las TSV vendrá determinado por la situación clínica y hemodinámica del paciente, y por el tipo de arritmia. La primera medida a tomar en un paciente con sospecha de TSV es la monitorización hemodinámica y electrocardiográfica. En caso de confirmarse la presencia de taquiarritmia, dispondremos una vía venosa permeable y obtendremos un ECG de 12 derivaciones, a ser posible durante la taquicardia. En caso de inestabilidad hemodinámica, se monitorizará con cardioversor.
En el reconocimiento electrocardiográfico de las distintas TSV será fundamental analizar la regularidad del ritmo, así como la presencia y la morfología de las ondas P. La figura 1 presenta un algoritmo de utilidad para el diagnóstico de las taquiarritmias de QRS estrecho, basado en el ECG de 12 derivaciones durante la taquicardia. En primer lugar se valorará la regularidad del intervalo RR, que confirmará una FA si es irregularmente irregular. En segundo lugar se valorará la línea de base del ECG. El diagnóstico será de flutter auricular si se confirma la presencia de ondas F sin línea isoeléctrica plana. En caso de que no existan líneas F, trataremos de identificar las ondas P. El número de ondas P respecto al de complejos QRS y la distancia entre ellos (medida por los intervalos RP [distancia entre un complejo QRS y la siguiente P] y PR [distancia entre una onda P y el siguiente QRS]) nos orientará al diagnóstico. En caso de que las ondas P no sean visibles, valoraremos la respuesta a las maniobras vagales (maniobra de Valsalva o masaje del seno carotídeo, previa auscultación de ausencia de soplo carotídeo) o a la infusión de un bolo de adenosina. Si la taquicardia se interrumpe, nos encontraremos ante una taquicardia reentrante que utiliza el nodo AV, es decir, una taquicardia intranodal o una taquicardia reciprocante AV por vía accesoria; si las maniobras solo sirven para frenar la respuesta ventricular de la taquicardia (lo que se conoce como «abrir» la taquicardia), sin interrumpirla, analizaremos la línea de base para determinar si se trata de una taquicardia sinusal, una taquicardia auricular o un flutter auricular.

En caso de no disponer de un ECG durante la taquicardia, será fundamental la anamnesis sobre episodios previos y la obtención de un ECG basal en ritmo sinusal, especialmente para descartar la presencia de preexcitación ventricular por una vía accesoria, que se confirmaría por un intervalo PR corto y la presencia de una onda delta.
Exploraciones complementarias
En los pacientes con FA, flutter o taquicardia auricular se realizarán radiografía de tórax y analítica básica con bioquímica, hemograma y hemostasia, valorando las hormonas tiroideas según la sospecha y la disponibilidad. El ecocardiograma transtorácico de urgencias puede ser útil, si se tiene disponibilidad.
Medidas generales de tratamiento
En caso de que exista inestabilidad hemodinámica, con independencia del tipo de taquicardia, se deberá optar por la cardioversión eléctrica (CVE) sincronizada. En el resto de las situaciones, si no tenemos un diagnóstico electrocardiográfico claro, se recomienda realizar maniobras vagales o administrar adenosina. Estas maniobras terminarán la taquicardia si se trata de una taquicardia por reentrada intranodal o por una vía accesoria. En los demás casos, el manejo variará en función del tipo de taquicardia, aunque de forma global deben seguirse las siguientes recomendaciones:
- En la taquicardia auricular y el flutter auricular se pueden usar fármacos frenadores del nodo AV (como los β-bloqueantes o los antagonistas del calcio no dihidropiridínicos) y fármacos conversores a ritmo sinusal, como la ibutilida o la dofetilida, aunque el umbral para realizar la CVE debe ser bajo.
- El vernakalant intravenoso puede ser altamente efectivo en la FA.
- En general, no se recomienda el uso de sotalol en las TSV por su potencial arritmogenicidad.
- Tras el episodio agudo, debe derivarse el paciente a la consulta de cardiología/electrofisiología para valorar el tratamiento definitivo, que en muchas ocasiones pasa por la ablación con catéter.
Taquicardia sinusal
Definición
Ritmo sinusal con una frecuencia cardiaca >100 lpm (habitualmente 100-180 lpm). Suele presentar un inicio y un final graduales.
Etiología
Es la TSV más frecuente, como respuesta fisiológica a determinados estímulos (ejercicio físico, estrés emocional, dolor, etc.) o a diversos procesos patológicos (fiebre, anemia, hipertiroidismo, infarto agudo de miocardio, insuficiencia cardiaca, tromboembolia pulmonar, shock, feocromocitoma, etc.), así como por la acción de diversos estimulantes (café, cocaína, etc.). La taquicardia sinusal inapropiada es poco frecuente y se manifiesta como taquicardia sinusal en reposo o ante un esfuerzo mínimo, asociando clínica de fatiga o debilidad, y es más frecuente en pacientes jóvenes del sexo femenino. La taquicardia sinusal inapropiada se produce por alteraciones del tono autonómico, sin que sea posible detectar una causa subyacente.
ECG
Ondas P de morfología y eje normal (positiva en cara inferior y bifásica/negativa en V1), seguidas de un intervalo PR estable.
Tratamiento
Hay que tratar la causa subyacente. La taquicardia sinusal inapropiada puede manejarse de forma inicial mediante un abordaje no farmacológico, incluyendo ejercicio físico, hidratación constante y abandono de sustancias estimulantes. En cuanto al tratamiento farmacológico, son opciones válidas la ivabradina, los β-bloqueantes o los antagonistas del calcio no dihidropiridínicos, preferiblemente los dos primeros (tabla 2).


Taquicardia auricular focal
Definición
Ritmo generado en un foco auricular ectópico, con frecuencias habitualmente en torno a 100-250 lpm. Se puede presentar en forma de paroxismos frecuentes autolimitados y recurrentes, en ocasiones de forma incesante.
Etiología
Su incidencia aumenta en los pacientes con cardiopatía o neumopatía, así como en situaciones como dolor, hipoxemia, alteraciones hidroelectrolíticas o de la función tiroidea, e intoxicación digitálica.
ECG
Ondas P de morfología diferente a la sinusal, con ritmo regular, y respuesta ventricular habitualmente regular o regularmente irregular en casos de conducción AV variable. La observación de un mayor número de ondas P que de complejos QRS es diagnóstica de taquicardia auricular. La identificación de las ondas P puede facilitarse tras la realización de maniobras vagales o la administración de adenosina, aunque en ocasiones estas maniobras pueden interrumpir la taquicardia.
Tratamiento
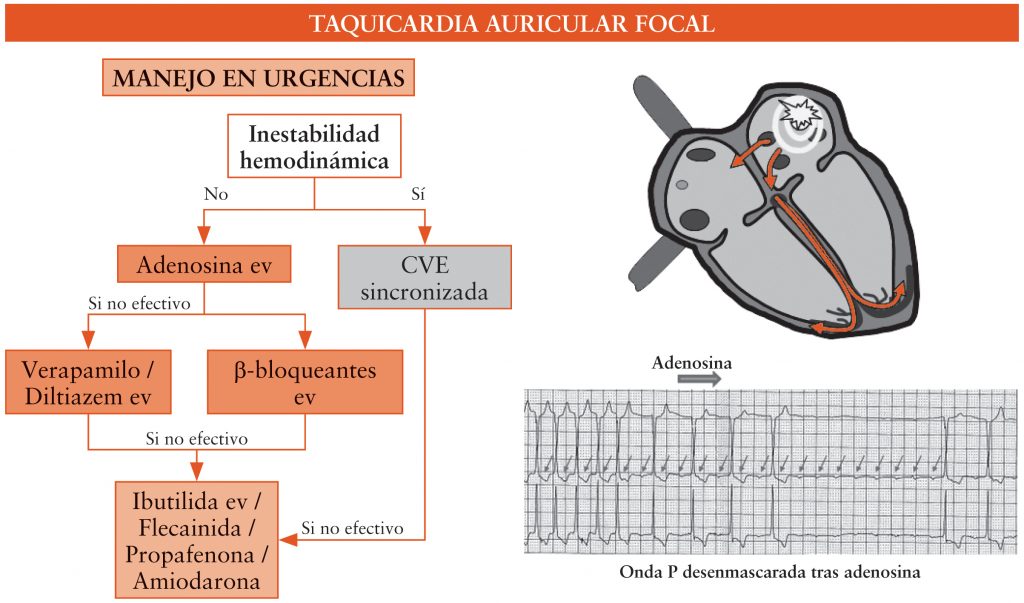
En caso de inestabilidad hemodinámica se realizará CVE sincronizada (figura 2). En presencia de estabilidad hemodinámica:
- Tratar las causas subyacentes.
- Control de la frecuencia ventricular con β-bloqueantes o antagonistas del calcio no dihidropiridínicos.
- Combinación de los previos con flecainida/propafenona, o en su defecto amiodarona, que se pueden mantener tras el alta (v. tabla 2).
- CVE sincronizada si no funcionan las medidas previas.
El tratamiento de elección definitivo, sobre todo si existen recurrencias o el comportamiento de la arritmia es incesante, es la ablación del foco ectópico.
Taquicardia auricular multifocal
Definición
Activación auricular variable generada desde múltiples focos auriculares ectópicos.
Etiología
Habitualmente se observa asociada a cardiopatías, neumopatías, tratamiento con teofilina y trastornos hidroelectrolíticos, como la hipomagnesemia.
ECG
Ritmo rápido e irregular, con ondas P visibles de al menos tres morfologías distintas, con intervalos PP y PR variables. Frecuencia ventricular variable, habitualmente de 100-150 lpm.
Tratamiento
Consiste en el control de la enfermedad de base. La administración de magnesio intravenoso puede ser de utilidad, aun con concentraciones sanguíneas normales. La terapia farmacológica no es especialmente efectiva y se basa en disminuir la frecuencia de la taquicardia con β-bloqueantes o antagonistas del calcio no dihidropiridínicos por vía intravenosa, así como amiodarona en casos de insuficiencia cardiaca o disfunción ventricular (v. tabla 2).
Taquicardia por reentrada intranodal
Definición
Es la TSV más frecuente. Se produce ante la presencia simultánea de dos vías de conducción (lenta y rápida) en el nodo AV. La taquicardia se inicia cuando una de las vías conduce anterógradamente y la otra retrógradamente, generando un mecanismo de reentrada en un circuito eléctrico cerrado que se autoperpetúa. La frecuencia ventricular suele ser de 150-250 lpm. Presenta un inicio y un final súbitos, en general tras una extrasístole.
Etiología
No se asocia a otras cardiopatías. Presenta una distribución epidemiológica bimodal, con un primer pico en la infancia y un segundo repunte en la cuarta o quinta décadas de la vida. Es más frecuente en las mujeres.
ECG
En la forma más común, la activación auricular se produce retrógradamente por la vía rápida, de modo que las ondas P aparecen dentro o muy cercanas a los complejos QRS (RP <90 ms) y son negativas en la cara inferior. La onda P retrógrada puede conferir el aspecto de patrón de pseudo-r’ en V1 y pseudo-S en la cara inferior.
Tratamiento
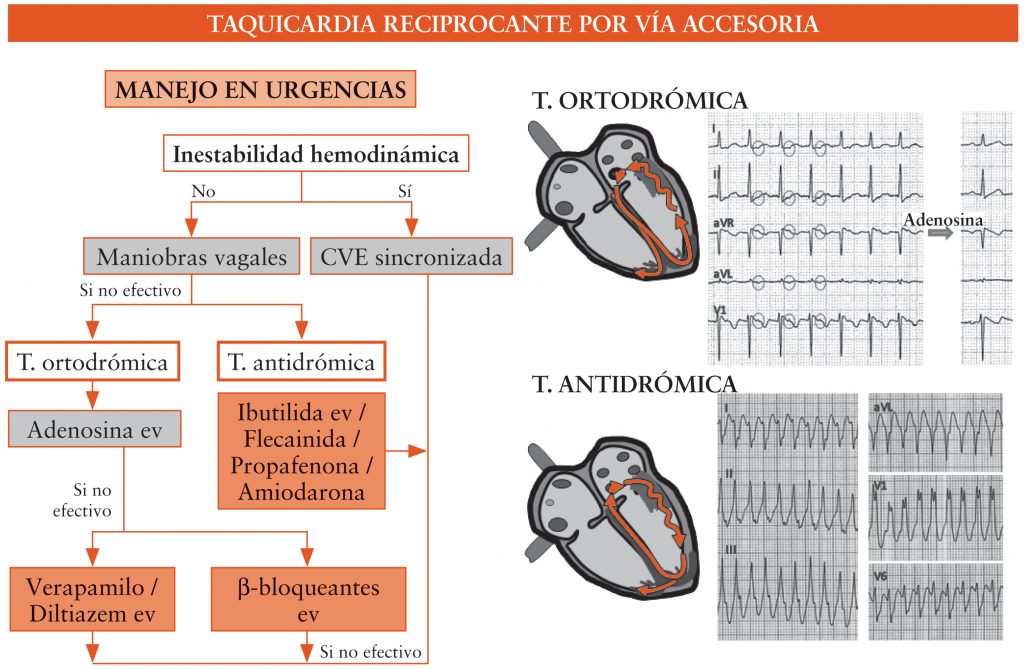
En caso de inestabilidad hemodinámica se aplicará CVE sincronizada urgente a 100 J (figura 3). En caso de estabilidad hemodinámica se realizarán maniobras vagales y, si no son efectivas, se administrará trifosfato de adenosina o adenosina por vía intravenosa. En caso de hiperreactividad bronquial, optaremos por antagonistas del calcio no dihidropiridínicos (de elección) o β-bloqueantes, los cuales podrían mantenerse al alta en casos muy recurrentes, aunque el tratamiento definitivo y de elección es la ablación por catéter de forma electiva.

Taquicardia reciprocante por reentrada auriculoventricular
Definición
Se produce por la existencia de una vía accesoria que conecta las aurículas con los ventrículos eludiendo el nodo AV. Estas vías pueden ser ocultas (es decir, que solo tengan conducción retrógrada, de los ventrículos a las aurículas) o manifiestas (es decir, con conducción anterógrada, de las aurículas a los ventrículos, con o sin conducción retrógrada). Estas últimas se manifiestan en el ECG como preexcitación ventricular durante el ritmo sinusal. Las vías AV pueden dar lugar a taquicardias ortodrómicas (con QRS estrecho) o antidrómicas (con QRS ancho), como muestra la figura 4 . La frecuencia ventricular suele ser de 150-250 lpm. Presenta un inicio y un final súbitos, normalmente tras una extrasístole.
Etiología
De forma general no se asocia a cardiopatía estructural y raramente a la anomalía de Ebstein. Es más frecuente en los varones jóvenes (alrededor de los 25 años).
ECG
Complejos QRS estrechos en caso de conducción anterógrada a través del nodo AV (taquicardia ortodrómica, la más frecuente) o anchos en caso de taquicardia antidrómica, con conducción anterógrada (v. fig. 4). Los complejos QRS irán seguidos de onda P de activación retrógrada, más lejana del QRS que en el caso de la taquicardia intranodal.
En el ECG en ritmo sinusal podremos ver:
Preexcitación (figura 5): PR corto y onda delta empastada al inicio del QRS, que de asociarse a palpitaciones o taquicardia constituiría un síndrome de Wolff-Parkinson-White.
Ausencia de preexcitación: en este caso estaremos ante una vía oculta.

Tratamiento
El tratamiento de las taquicardias por reentrada será el mismo que el de las taquicardias intranodales, excepto en la taquicardia antidrómica, en la que preferentemente optaremos por ibutilida, procainamida o flecainida, y nunca por fármacos frenadores del nodo AV (β-bloqueantes, verapamilo, diltiazem y digoxina). El tratamiento definitivo será la ablación de la vía accesoria.
Fibrilación auricular
Definición
Actividad auricular caótica que genera una activación ventricular irregularmente irregular, en general con una frecuencia cardiaca de 60-160 lpm. Los paroxismos suelen presentar un inicio súbito.
Etiología
Es la arritmia sostenida más frecuente. Puede aparecer aislada, asociada a cualquier cardiopatía que implique un aumento de la presión auricular, asociada a otros trastornos sistémicos (hipertensión arterial, hipertiroidismo, tóxicos, enfermedad pulmonar obstructiva crónica, síndrome de apnea/hipopnea del sueño, tromboembolia pulmonar…) o en un postoperatorio.
Clasificación
La FA se clasifica, según la duración de los episodios, en paroxística (episodios recurrentes autolimitados hasta un máximo de 7 días), persistente (duración entre 7 días y 1 año), persistente de larga evolución (duración mayor de 1 año) o permanente (aquella que aceptamos como ritmo crónico del paciente). No obstante, estas definiciones, para el manejo en urgencias clasificaremos la FA en función de si su duración es inferior o superior a 48 horas.
ECG
Línea basal ondulada con ausencia de ondas P características (en V1 podremos ver pseudoondas P). Con frecuencia se presenta con QRS estrecho y es característicamente irregular (figura 6).

Un caso particular es la FA que acontece en un paciente con preexcitación, en cuyo caso veremos una taquicardia irregularmente irregular y con QRS ancho de duración variable (v. figura 5).
Tratamiento general
La figura 6 muestra un algoritmo de actuación para los pacientes con FA en urgencias. En todos los casos es importante realizar un tratamiento que incluya el manejo de los factores desencadenantes, la estratificación del riesgo embólico y la anticoagulación si procede y el control de la frecuencia cardiaca con un objetivo de <110 lpm. En los pacientes hemodinámicamente inestables se debe realizar CVE sincronizada urgente a 360 J. En caso de estabilidad hemodinámica, solo se valorará la reversión a ritmo sinusal en urgencias si la cronología del episodio es conocida y menor de 48 horas o si la cronología es incierta o mayor de 48 horas pero podemos asumir la ausencia de trombos intraauriculares, lo cual ocurre porque el paciente ha llevado anticoagulación a dosis plenas durante un mínimo de 4 semanas previas o podemos realizar un ecocardiograma transesofágico en urgencias (v. figura 6). Como tratamiento farmacológico para prevenir las recurrencias se recomienda flecainida o propafenona en los pacientes sin cardiopatía estructural ni enfermedad coronaria, y amiodarona, sotalol o dronedarona en aquellos con enfermedad coronaria estable. El tratamiento definitivo en pacientes seleccionados (en especial con FA paroxística) se basará en el aislamiento bidireccional de las venas pulmonares.
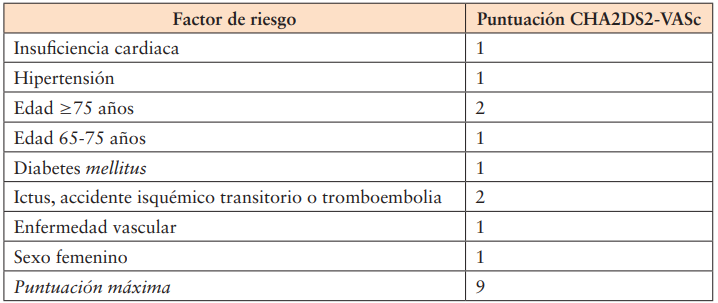
Además, se recomienda anticoagulación crónica en todos pacientes con riesgo tromboembólico elevado, es decir, varones con una puntuación CHA2DS2-VASc ≥2 o mujeres con CHA2DS2-VASc ≥3, siempre que no esté contraindicada por un alto riesgo de sangrado (tabla 3). Se debe optar por fármacos antivitamina K (acenocumarol o warfarina) en aquellos pacientes con FA valvular (prótesis valvulares mecánicas o estenosis mitral moderada-grave). En el resto de los pacientes con FA no valvular se puede optar por anticoagulantes de acción directa (dabigatrán, rivaroxabán, apixabán, edoxabán), teniendo en cuenta la disponibilidad, las preferencias del paciente y la normativa vigente.
Tratamiento de la FA preexcitada
Es una urgencia vital en la que optaremos por CVE sincronizada en caso de insuficiencia cardiaca o inestabilidad hemodinámica, lo cual ocurre con frecuencia. Siempre se debe tener acceso a CVE, dado que existe riesgo de degeneración en fibrilación ventricular. En caso de buena tolerancia, son fármacos de primera elección la procainamida y la ibutilida, por vía intravenosa, quedando como segunda opción la flecainida también por vía intravenosa (v. tabla 2). Los fármacos frenadores del nodo AV (antagonistas del calcio, β-bloqueantes, digoxina, adenosina) están formalmente contraindicados. Se han observado casos de inducción de fibrilación ventricular tras la administración de amiodarona, por lo que este fármaco tampoco se contemplará en los casos de FA preexcitada. La ablación de la vía accesoria está firmemente recomendada en los pacientes con antecedente de FA preexcitada.
Flutter auricular
Definición
Circuito de macrorreentrada auricular con una frecuencia en torno a 300 lpm, con respuesta ventricular variable según el grado de bloqueo en el nodo AV. Los paroxismos suelen presentar un inicio súbito.
Etiología
De aparición aislada o en el contexto de otras enfermedades cardiacas y no cardiacas, sobre todo respiratorias (enfermedad pulmonar obstructiva crónica, síndrome de apnea/hipopnea del sueño).
ECG
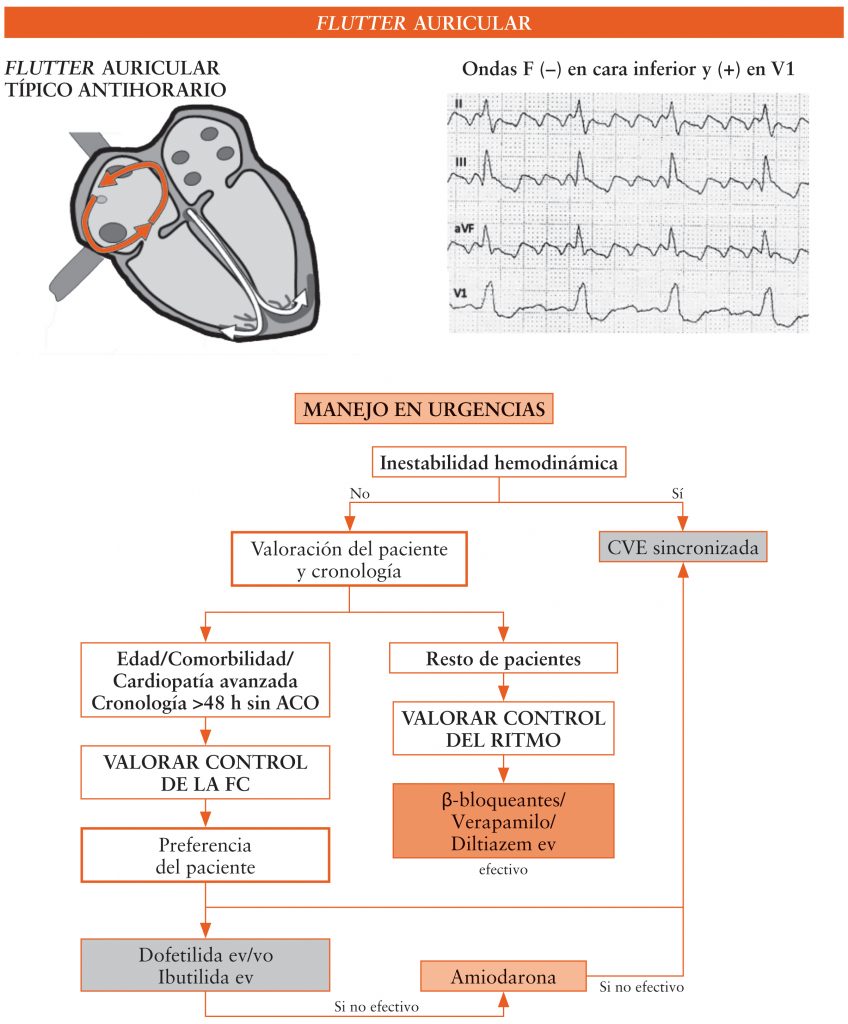
Ondas F en diente de sierra con una frecuencia aproximada de 300 lpm, seguidas de QRS con frecuencia regular o regularmente irregular (conducción variable, habitualmente 2:1 o 3:1). Según el comportamiento de las ondas F en las derivaciones de la cara inferior y V1 hablaremos de flutter típico, o dependiente del istmo (antihorario si son negativas en la cara inferior y positivas en V1, u horario si ocurre a la inversa), o de flutter atípico si siguen otro patrón (figura 7). La infusión intravenosa de adenosina puede ser útil para abrir la taquicardia y poder valorar mejor la actividad auricular. El flutter con conducción 1:1 es muy poco frecuente y se caracteriza por presentar una frecuencia cardiaca en torno a 250-300 lpm. Aparece generalmente en pacientes bajo tratamiento con fármacos antiarrítmicos del grupo IC (flutter IC).
Tratamiento
En caso de inestabilidad hemodinámica o conducción AV 1:1 se debe optar por CVE sincronizada urgente. Ante un paciente hemodinámicamente estable valoraremos si deseamos revertir el flutter en urgencias, lo cual se basará en las características del paciente, su preferencia y la cronología del episodio, que seguirá las mismas recomendaciones que para la FA (figura 7). La cardioversión farmacológica puede ser exitosa con dofetilida o ibutilida, y menos preferiblemente con amiodarona; no se recomiendan la flecainida ni la propafenona. La CVE puede realizarse a baja energía (≤100 J bifásico). Como tratamiento definitivo, en los casos de flutter típico se puede realizar ablación con catéter.


